Pourquoi faire une augmentation mammaire ?
Dans cette procédure d’augmentation mammaire, également connue sous le nom de mammoplastie d’agrandissement, des implants sont utilisés pour satisfaire votre désir de seins plus volumineux ou pour restaurer le volume des seins perdu lors d’une perte de poids ou d’une grossesse. Augmentation mammaire Les implants […]
Augmentation mammaire Médecine esthétique
injection botox pour muscle masseter
Une patiente de 42 ans s’est présentée à un cabinet à la recherche d’un traitement cosmétique car elle n’était pas satisfaite de l’apparence de son visage. À l’examen, on a noté que son visage était très carré au niveau de la mâchoire inférieure, ce qui […]
Botox
Augmentation mammaire douleur 1 an après
Douleur et gonflement des seins après une augmentation mammaire : ce qui est normal et comment les réduire Il est normal de ressentir des douleurs et de voir ses seins gonfler après une opération d’augmentation mammaire. Le gonflement est la façon dont le corps aide […]
Augmentation mammaire
Comment se passent les visites de contrôle après une augmentation mammaire ?



L’histoire de la maladie infectieuse la plus mortelle au monde
La rage a terrifié les civilisations pendant des milliers d’années. L’amitié entre les humains et les chiens a commencé il y a environ 33 000 à 40 000 ans. Avant que l’histoire ne commence à être enregistrée, les chiens ont été en contact avec le […]
UncategorizedLa rage a terrifié les civilisations pendant des milliers d’années.
L’amitié entre les humains et les chiens a commencé il y a environ 33 000 à 40 000 ans. Avant que l’histoire ne commence à être enregistrée, les chiens ont été en contact avec le terrifiant virus de la rage. Les premiers documents connus trouvés en Mésopotamie nous disent que les chiens rendus fous par cette maladie constituaient une menace importante. Les premières civilisations ont pris cette menace suffisamment au sérieux pour inscrire une loi et une punition pour protéger les gens.
Pour les victimes canines et humaines, les symptômes étaient horribles et la mort était une certitude. Avant la fin du XIXe siècle, si vous étiez victime d’une morsure de chien, les jours et les semaines qui suivaient devaient être éprouvants pour les nerfs en attendant de voir si les symptômes de la maladie se développaient. Les théories et les tentatives de guérison abondaient, racontant l’histoire de l’évolution de la médecine.
L’origine du nom de la maladie vient soit du mot sanskrit rabhas (faire de la violence), soit du mot latin rabere (rager). Dans la Grèce antique, elle était connue sous le nom de lyssa (violence) et aujourd’hui, le virus qui provoque la rage est classé dans le genre Lyssa Virus. Il a également été connu sous le nom d’hydrophobie, qui fait référence à un autre symptôme de la rage, la peur de l’eau.
Les symptômes de la rage
Selon l’Organisation mondiale de la santé, les symptômes de la rage commencent à se manifester dès une semaine et jusqu’à un an après l’exposition. Cela s’explique par le fait que la période d’incubation est affectée par le lieu d’entrée du virus et la charge virale. Les symptômes, lorsqu’ils apparaissent, commencent par de la fièvre et des douleurs. Ils sont suivis par des picotements, des fourmillements ou une sensation de brûlure au niveau de la plaie.
Peu après ces premiers symptômes, la maladie commence à attaquer le système nerveux central, provoquant une inflammation mortelle du cerveau et de la moelle épinière. Une fois qu’elle atteint le système nerveux central, les symptômes se présentent de deux façons :
Rage furieuse – les signes de cette présentation comprennent l’hyperactivité, un comportement excitable, l’hydrophobie (peur de l’eau) et parfois l’aérobie (peur des courants d’air ou de l’air frais). La mort suit en quelques jours. C’est l’évolution de la maladie dans environ 80 % des cas.
La rage paralysante – cette forme de rage est plus lente et moins dramatique que la rage furieuse. La paralysie commence dans les muscles proches du site de la plaie et se propage progressivement. La victime glisse lentement dans le coma et finit par mourir. Cette forme est souvent mal diagnostiquée, ce qui entraîne une sous-déclaration des cas avec cette présentation.
Pour le post
Un homme atteint de la rage en 1959..
Transmission de la rage
Pendant des milliers d’années, l’origine de la maladie et son mode de transmission ont été insaisissables.
En 1500 avant J.-C., les Babyloniens croyaient que les chiens étaient infectés par la maladie lorsqu’une éclipse lunaire se produisait au 12e mois de leur calendrier.
En 300 avant J.-C., Aristote a noté que la maladie affectait les chiens et tout animal mordu par des chiens infectés.
Au 1er siècle de notre ère, le savant romain Celsus a suggéré que la maladie était transmise par la salive d’un animal infecté.
En 1702, le médecin anglais Richard Mead a publié son opinion selon laquelle les épidémies de rage étaient contrôlées par la lune.
En 1805, le médecin américain Benjamin Rush a suggéré que la maladie était également causée par l’air froid de la nuit et la consommation de noix de hêtre.
En 1937, il était largement admis que les humains infectés par la rage étaient amenés à mordre d’autres personnes.
Aujourd’hui, nous savons que c’est le savant romain Celsus qui a fait la meilleure estimation du mode de transmission de la maladie. C’est en effet par la salive d’un animal infecté. Et si 99 % des transmissions de l’animal à l’homme se font par les morsures de chiens, la transmission par d’autres animaux se produit parfois, en particulier par les chauves-souris. Malgré les légendes séculaires sur les chauves-souris vampiriques, le lien entre la chauve-souris et la rage n’a pas été complètement éclairci avant le XXe siècle.
Les scientifiques ont également découvert que la maladie peut être transmise sans morsure. Des éraflures et de la salive infectée entrant en contact avec la muqueuse buccale ou nasale de la victime ont montré la capacité de transmettre le virus. Cela a permis de répondre à la question de savoir comment certaines victimes de la rage en sont venues à contracter la maladie en l’absence de morsure.
Tentatives de guérison de la rage au cours des siècles
Pendant la plus grande partie de l’histoire, la seule façon de lutter contre la rage était la prévention. Si un chien présentait des signes de la maladie, il était généralement détruit. Avec tant d’inconnues sur la maladie et les conséquences fatales pour toute personne mordue, la plupart des gens n’étaient pas prêts à prendre le risque.
Parfois, ils faisaient preuve d’un zèle excessif dans leurs tentatives pour empêcher la propagation de la rage. Les personnes qui avaient été mordues se suicidaient parfois ou étaient tuées par d’autres, souvent sans laisser passer le temps pour voir si la personne devenait symptomatique.
Typiquement, dans l’Antiquité, on tentait une série de remèdes bizarres. Pedianus Dioscorides (c. 40-90 CE), un médecin romain de ce qui est aujourd’hui la Turquie, est arrivé à une conclusion similaire à celle de Celsus, il pensait également que la maladie était transmise par la salive de l’animal. Il a proposé de cautériser la morsure comme traitement.

Compréhension historique et contemporaine de la schizophrénie
Compréhensions historiques et contemporaines La maladie mentale n’était pas bien comprise dans l’Antiquité. Des affections comme la schizophrénie n’étaient pas différenciées des autres formes de maladie mentale ou de retard mental, dont une grande partie était considérée comme étant d’origine surnaturelle, causée par des esprits […]
UncategorizedCompréhensions historiques et contemporaines
La maladie mentale n’était pas bien comprise dans l’Antiquité. Des affections comme la schizophrénie n’étaient pas différenciées des autres formes de maladie mentale ou de retard mental, dont une grande partie était considérée comme étant d’origine surnaturelle, causée par des esprits malins, la possession de démons, la punition du péché ou des phénomènes spiritualistes similaires. En dehors de l’exorcisme, un remède précoce pour de telles conditions a été trouvé dans la trépanation, une procédure chirurgicale dans laquelle des trous ont été percés dans le crâne, peut-être comme un moyen de laisser sortir ces mauvais esprits, peut-être pour d’autres raisons inconnues. Bien que la pratique de la trépanation ait finalement été abandonnée dans les cultures développées, l’idée que la schizophrénie était essentiellement un problème spirituel et moral semble être restée dominante pendant des centaines, voire des milliers d’années.
La première description formelle de la schizophrénie en tant que maladie mentale a été faite en 1887 par le Dr Emile Kraepelin. Il a utilisé le terme « dementia praecox » pour décrire les symptômes connus aujourd’hui sous le nom de schizophrénie. Dementia praecox signifie « démence précoce ». En appelant son syndrome « démence précoce », il voulait le différencier des démences qui surviennent plus tard dans la vie, comme la maladie d’Alzheimer (sénilité). À juste titre, M. Kraepelin pensait que la démence précoce était principalement une maladie du cerveau. Cependant, il se trompait en croyant que ce trouble était une forme de démence. On sait maintenant que la schizophrénie et la démence (détérioration mentale) sont des troubles distincts.
Le terme « schizophrénie » a été utilisé pour la première fois en 1911 par un psychiatre suisse, Eugen Bleuler. Il vient des racines grecques schizo (fendre) et phrène (esprit). Bleuler a utilisé ce nom pour souligner la confusion mentale et la pensée fragmentée qui caractérisent les personnes atteintes de cette maladie. Son terme n’était pas destiné à transmettre l’idée d’une véritable personnalité divisée ou multiple.
Cette confusion est cependant devenue un mythe courant et plutôt ancré concernant la schizophrénie, qui perdure encore aujourd’hui.
Bien que Bleuler ait été le premier à décrire les symptômes comme « positifs » ou « négatifs », Kraepelin et Bleuler ont tous deux reconnu que les symptômes de la schizophrénie avaient tendance à se regrouper en catégories distinctes. Ils ont créé une typologie des sous-types de schizophrénie qui continue d’être utilisée aujourd’hui. Les catégories modernes de schizophrénie reconnues par le DSM (Manuel diagnostique et statistique des troubles mentaux ; le répertoire des diagnostics de santé mentale, actuellement dans sa quatrième édition révisée) comprennent des sous-types paranoïaques, désorganisés, catatoniques, résiduels et indifférenciés, chacun basé sur un groupe de symptômes distinct.
La contribution majeure suivante au progrès de la compréhension de la schizophrénie est venue de la liste des caractéristiques de la maladie que Kurt Schneider a établie en 1959. Cet important travail a effectivement différencié la schizophrénie des autres psychoses et a servi d’inspiration pour les deux manuels de diagnostic largement utilisés pour définir la schizophrénie moderne, la Classification internationale des maladies (CIM, actuellement dans sa 10e édition) et le DSM. La définition et les critères de diagnostic de la schizophrénie codifiés dans ces manuels continuent d’évoluer aujourd’hui, principalement sur la base de nouveaux résultats de recherche qui éclairent davantage la maladie.
La classification de la schizophrénie s’est affinée, tout comme les théories sur ses causes. Gregory Bateson et ses collègues ont proposé la théorie de la « double contrainte » au milieu des années 1950. Selon cette théorie, la schizophrénie était causée par des formes particulières de mauvais parentage, notamment lorsque les parents disaient explicitement une chose puis contredisaient cette chose par des messages inconscients implicites de contenu opposé.
Par exemple, les parents peuvent louer leur enfant, mais le traiter mal. Cette théorie a été largement discréditée et écartée par manque de preuves scientifiques convaincantes. Cependant, l’idée que des événements stressants de la vie (comme avoir des parents fous) peuvent jouer un rôle dans la cause de la schizophrénie continue d’être importante dans les modèles modernes de schizophrénie « diathèse-stress ».
Une diathèse est une vulnérabilité.
Les modèles de stress diathétique de la schizophrénie suggèrent essentiellement que les gens ont des prédispositions et des vulnérabilités à la schizophrénie (diathèses). Certaines personnes ont plus de ces prédispositions que d’autres, pour diverses raisons liées à la génétique, à la biologie et à l’expérience. Cependant, la propension à la schizophrénie ne suffit pas à elle seule à déclencher la maladie.
Au contraire, les vulnérabilités des personnes doivent interagir avec les stress de la vie pour déclencher l’apparition de la maladie. Plus la propension inhérente d’une personne à développer la schizophrénie est grande, moins le stress est nécessaire pour déclencher un épisode psychotique et faire démarrer la maladie. À l’inverse, lorsque la susceptibilité à la schizophrénie est moindre, un stress plus important est nécessaire pour produire le trouble. Tant que ce niveau critique de stress n’est pas atteint (quelle que soit la quantité de stress nécessaire), on ne peut pas dire que les gens sont schizophrènes

Oreillons
Ce que vous devez savoir sur les oreillons (parotites) Les oreillons sont une infection virale très contagieuse. Les oreillons ont une période d’incubation de 14 à 18 jours entre l’exposition et l’apparition des symptômes. La durée de la maladie est d’environ sept à dix jours. […]
UncategorizedCe que vous devez savoir sur les oreillons (parotites)
Les oreillons sont une infection virale très contagieuse.
Les oreillons ont une période d’incubation de 14 à 18 jours entre l’exposition et l’apparition des symptômes. La durée de la maladie est d’environ sept à dix jours.
Les premiers symptômes de l’infection par les oreillons sont non spécifiques (fièvre légère, malaise, maux de tête, douleurs musculaires et perte d’appétit). Le symptôme classique de sensibilité et de gonflement de la glande parotide apparaît généralement le troisième jour de la maladie. Le diagnostic est généralement posé sans qu’il soit nécessaire de procéder à des examens de laboratoire.
Les complications graves des oreillons sont la méningite, l’encéphalite, la surdité et l’orchite.
Le vaccin contre la rougeole, les oreillons et la rubéole (ROR) offre une immunité efficace à 88 % contre les oreillons selon un calendrier à deux doses (12-15 mois avec rappel à l’âge de 4-6 ans). Un seul vaccin contre les oreillons protège environ 78 % des individus contre la maladie.
Il n’existe pas de traitement spécifique pour les oreillons. Des compresses chaudes ou froides pour la sensibilité et le gonflement de la glande parotide sont utiles. Les analgésiques (acétaminophène [Tylenol] et ibuprofène [Advil]) sont également utiles.
Signes et symptômes des oreillons
De nombreuses personnes ne développent pas de symptômes lorsqu’elles sont infectées par le virus des oreillons, de sorte qu’elles peuvent ne jamais savoir qu’elles ont été infectées. D’autres développent des symptômes tels que de la fièvre, des glandes parotides (glandes salivaires situées sous les oreilles) gonflées et sensibles, et des maux de tête.
Parmi les autres symptômes possibles, on peut citer la fatigue, la perte d’appétit et les douleurs musculaires.
En savoir plus sur les symptômes et les signes des oreillons « .
L’illustration montre où se trouve la glande parotide.
Qu’est-ce que les oreillons ?
Commentaires des lecteurs 31 Partagez votre histoire
Les oreillons sont une infection virale évitable par la vaccination, transmise par l’homme et n’affectant que lui. Bien que les glandes salivaires (en particulier la glande parotide située sur les côtés des joues) soient bien connues pour être impliquées dans une infection des oreillons, de nombreux autres systèmes organiques peuvent également subir les effets de l’infection virale. Il n’existe pas de remède contre les oreillons, mais la maladie est de courte durée (sept à dix jours) et se résorbe spontanément.
Avant l’introduction de la vaccination contre les oreillons, l’incidence la plus élevée de nouveaux cas d’oreillons était signalée entre la fin de l’hiver et le début du printemps.
Quelle est l’histoire des oreillons ?
Les historiens de la médecine pensent que la documentation d’une maladie clinique correspondant aux oreillons remonte à l’époque gréco-romaine. Le premier vaccin efficace contre les oreillons a été introduit en 1948 et utilisé de 1950 à 1978. Malheureusement, cette souche vaccinale avait une efficacité limitée de la mémoire immunitaire à long terme. La souche actuellement utilisée aux États-Unis et dans le monde entier assure une immunité à long terme de 88 %. Le calendrier actuel de vaccination des enfants contre les oreillons recommande une vaccination à l’âge de 12-15 mois et un rappel à l’âge de 4-6 ans. Le vaccin contre les oreillons est couramment administré dans le cadre d’un vaccin combiné (ROR) qui offre également une protection contre la rougeole et la rubéole (rougeole allemande).
Avant l’administration systématique du vaccin ROR, environ 186 000 cas par an étaient documentés aux États-Unis. Avec la vaccination, ce nombre est tombé à 2 015 cas en 2015. Récemment, des épidémies d’oreillons ont été signalées dans l’État de Washington.
Le micrographe électronique à transmission par coloration négative (TEM) décrit les caractéristiques ultrastructurales du virus des oreillons.
Quelle est la cause des oreillons ? Les oreillons sont-ils contagieux ? Comment les oreillons se transmettent-ils ?
Le virus des oreillons est un simple brin d’ARN logé à l’intérieur d’une enveloppe à deux couches qui fournit au virus sa signature immunitaire caractéristique. Un seul type de virus des oreillons a été démontré (contrairement aux nombreux types de virus qui peuvent causer le rhume).
Les oreillons sont très contagieux, de l’ordre de la grippe et de la rubéole (rougeole allemande). Ils sont toutefois moins contagieux que la rougeole et la varicelle (varicelle). Elle ne se transmet que d’homme à homme. Les oreillons se propagent rapidement parmi les membres vivant à proximité. Le plus souvent, le virus se transmet directement d’une personne à l’autre par l’intermédiaire de gouttelettes respiratoires expulsées lors d’un éternuement ou d’une toux. Moins fréquemment, les gouttelettes respiratoires peuvent atterrir sur des fomites (draps, oreillers, vêtements) et être ensuite transmises par contact main-bouche après avoir touché de tels objets. Les animaux ne peuvent pas contracter ou propager les oreillons.
Quelle est la période d’incubation des oreillons ?
Il y a une période de 14 à 18 jours entre le moment où l’on contracte le virus des oreillons et l’apparition des symptômes et des signes. L’excrétion virale est de courte durée et le patient doit être isolé des autres individus sensibles pendant les cinq premiers jours suivant le début du gonflement des glandes salivaires (parotides).
Quelle est la période de contagion des oreillons ?
La probabilité la plus élevée de propagation des oreillons couvre la période de deux jours avant l’apparition des symptômes et les cinq premiers jours de gonflement et de sensibilité des glandes parotides.
L’histoire tachetée de la varicelle
Pour son extrême ancienneté, le virus qui provoque la varicelle a une histoire étonnamment peu documentée. La première référence claire au virus est en fait l’apparition de sa forme latente, le zona, également appelé zona. Les Grecs de l’Antiquité l’appelaient zoster d’après le mot qui […]
UncategorizedPour son extrême ancienneté, le virus qui provoque la varicelle a une histoire étonnamment peu documentée.
La première référence claire au virus est en fait l’apparition de sa forme latente, le zona, également appelé zona. Les Grecs de l’Antiquité l’appelaient zoster d’après le mot qui désigne la gaine, tandis que le mot zona vient du mot latin cingulus (ceinture), les deux faisant référence au site d’émergence le plus courant le long des nerfs périphériques du dos qui s’enroulent autour de l’abdomen. Il existe de nombreuses théories, mais pour autant que je sache, personne n’a réussi à expliquer comment elle a été baptisée varicelle.
Ce n’est que lors des enquêtes histologiques et immunologiques menées au début du XXe siècle que la relation entre la phase primaire de l’infection, la varicelle, et l’apparition du virus latent sous forme de zona (zona) a été confirmée. Au XVIIIe siècle, la varicelle et la variole étaient couramment confondues comme une forme grave et une forme bénigne de la même maladie. Il existe entre les éruptions des différences subtiles qui permettent de les distinguer. La varicelle produit des pustules aqueuses qui se concentrent sur la tête et le tronc du corps, tandis que les lésions de la variole deviennent dures et à fossettes et se concentrent sur les appendices.
Les lésions de la varicelle sont rares ou absentes de la paume des mains et de la plante des pieds, alors que ces zones sont souvent fortement couvertes par les lésions de la variole. Mais ces deux maladies peuvent provoquer des lésions n’importe où dans le corps, y compris dans les cavités internes, et peuvent toutes deux laisser des cicatrices profondes.1 La varicelle se distingue aussi, bien sûr, par son taux de mortalité. La variole a un taux de mortalité d’environ 30%, tandis que la varicelle a un taux de mortalité inférieur à 1%.
Cependant, les femmes enceintes et les patients dont le système immunitaire est affaibli sont très exposés aux complications de la varicelle qui peuvent mettre leur vie en danger. Les vésicules peuvent également développer des infections bactériennes secondaires qui peuvent mettre la vie en danger. Contrairement à la varicelle, la variole nécessite un apport constant d’hôtes non immunisés pour persister dans une communauté.
Cycle de vie du virus
Le cycle de vie du virus de la varicelle est idéal pour persister dans de petites communautés pendant plusieurs générations sans introduction extérieure. Il se transmet principalement par voie respiratoire, mais il peut également être transmis par contact avec le liquide des vésicules. Ces deux voies sont critiques. La transmission par voie respiratoire lui permet de se propager rapidement, tandis que le contact avec la transmission par les vésicules lui permet de persister dans la communauté (plus d’informations à ce sujet ci-dessous).
Lorsque le virus pénètre dans l’organisme, il se reproduit pendant 10 à 21 jours avant l’apparition de l’éruption de variole constituée de vésicules remplies de virus. Pendant ce temps, certains des virons infectent les nerfs périphériques où le virus devient dormant (latent). Quelques jours avant l’apparition de l’éruption, les gens se sentent mal et ressentent de la fatigue, des maux de tête et éventuellement de la fièvre, et ils deviennent contagieux en toussant ou en éternuant. En propageant le virus avant l’apparition de l’éruption, ils propagent le virus à grande échelle avant que la maladie ne soit reconnue et isolée.
Les cloques apparaissent généralement d’abord sur le cuir chevelu et sur le tronc du corps, le nombre de cloques augmentant avec l’âge de la personne. Les jeunes enfants peuvent en avoir une douzaine ou moins, tandis que les adultes peuvent en avoir des milliers. En une à deux semaines, le système immunitaire prend le dessus et les pustules se recouvrent de croûtes. Une fois que l’éruption cutanée est terminée, la personne n’est plus contagieuse.
Le temps nécessaire pour que l’éruption s’arrête dépend entièrement de la force du système immunitaire. Le virus peut rester en dormance dans les nerfs périphériques pendant 50 ans ou plus ; il apparaît lorsque soit les nerfs périphériques s’enflamment (souvent à la suite d’une blessure), soit une immunosuppression se développe. Il réapparaît sous forme de zona (zona), un groupe de vésicules très douloureuses et de haute densité qui éclatent le long de la ligne du nerf périphérique dont elles proviennent, généralement les nerfs périphériques de la colonne vertébrale.
Cela ressemble à une marque de fouet de cloques s’enroulant autour du corps de l’arrière vers l’avant. Le liquide provenant de ces ampoules peut provoquer la varicelle chez les personnes non immunes. Il s’agit d’une stratégie de persistance générationnelle. Dans les petites communautés, le virus persiste en étant transmis du zona d’un aîné aux enfants nés après la dernière épidémie.
L’immunité à vie suit généralement la guérison de la varicelle. Les jeunes enfants qui n’ont que quelques lésions lors de leur première infection peuvent contracter la varicelle une seconde fois. Il est également possible que les personnes vaccinées développent un cas généralement bénin de varicelle. Aux États-Unis, l’acceptation du vaccin est suffisamment élevée pour que de nombreuses personnes de moins de 25 ans n’aient jamais vu un cas de varicelle. Il ne fait guère de doute que si la couverture vaccinale diminue, la varicelle redeviendra rapidement endémique.
Origines et évolution
L’ancêtre du virus varicelle-zona (VZV), qui provoque la varicelle et le zona, a évolué en même temps que les singes, les hominidés et les humains. Avec le VZV, ses plus proches parents alpha-herpèsvirus, l’herpès simplex 1 (HSV1, « boutons de fièvre ») et l’herpès simplex 2 (HSV2, herpès génital)
Une brève histoire de la rougeole
Selon les meilleures preuves dont nous disposons, la rougeole fait son apparition quelque part entre le 11ème et le 12ème siècle, lorsque le virus de la rougeole a divergé (séparé) du virus de la peste bovine (une sorte de rougeole du bétail qui a été […]
UncategorizedSelon les meilleures preuves dont nous disposons, la rougeole fait son apparition quelque part entre le 11ème et le 12ème siècle, lorsque le virus de la rougeole a divergé (séparé) du virus de la peste bovine (une sorte de rougeole du bétail qui a été éradiquée par la vaccination). Cela s’est probablement produit lorsque des éleveurs de bétail ont passé un peu trop de temps avec leur bétail quelque part au Moyen-Orient.
Avant d’aller plus loin, vous devez comprendre que la rougeole est très infectieuse.
Elle est vraiment infectieuse. Une personne peut infecter jusqu’à 18 autres personnes, et le virus flotte dans l’air pendant deux (peut-être quatre) heures lorsqu’une personne infectieuse est passée. Pire encore, une personne est contagieuse 3 à 5 jours avant l’apparition de l’éruption typique de la rougeole, et 1 à 2 jours avant l’apparition de la fièvre. Cela signifie qu’une personne d’apparence parfaitement saine peut propager la rougeole sans même se rendre compte qu’elle est malade.
De ce fait, la rougeole se propage probablement au fur et à mesure que les personnes atteintes entrent en contact avec les centres de population, puis au fur et à mesure des échanges commerciaux entre ces centres de population. Très vite, la rougeole s’est répandue dans le monde entier, et on en a entendu parler pour la première fois en Amérique dans les années 1600. Cela dit, les descriptions de certains fléaux apportés aux Amériques par Christophe Colomb et les invasions ultérieures ressemblent à la rougeole. Il est difficile de déterminer avec précision quand la rougeole a été introduite dans les Amériques, car les envahisseurs et les explorateurs ont apporté avec eux la variole, la syphilis et d’autres fléaux.
Comme les voyages dans le monde entier devenaient de plus en plus accessibles à un nombre croissant de personnes, la rougeole s’est répandue et s’est établie dans des communautés où il y avait une cohorte d’enfants assez importante née chaque année pour qu’elle continue à se répandre. Mais les enfants ne sont pas les seuls à souffrir. La rougeole chez les adultes a toujours eu des conséquences plus graves. Pendant la guerre civile, environ 20 000 cas ont été signalés chez les soldats de l’Union, avec environ 500 décès.
Au début des années 1900, cela s’est traduit par des centaines de milliers de cas dans le monde entier, avec des milliers de décès. Ce n’est que lorsque de meilleurs traitements médicaux sont devenus plus disponibles aux États-Unis au milieu des années 1900 que le nombre de décès d’enfants américains a commencé à diminuer. Les cas de rougeole n’ont cependant pas diminué avant l’arrivée d’un vaccin en 1963. À partir de ce moment, les cas et les décès sont tombés à des niveaux très bas aux États-Unis et partout où le vaccin a été autorisé et administré. Cependant, des épidémies continueront à se produire, concentrées principalement chez les personnes non vaccinées.
En 1978, les Centers for Disease Control and Prevention (CDC) ont ciblé la rougeole en vue de son élimination. Cette initiative a été rapidement suivie par l’Organisation panaméricaine de la santé (OPS). Ce n’est qu’en 2000 que l’objectif d’élimination de la rougeole aux États-Unis a été atteint, et ce n’est qu’en 2015 que l’ensemble du continent a été déclaré exempt de rougeole.
Mais élimination ne signifie pas éradication. Comme nous le savons, des épidémies de rougeole continuent de se produire aux États-Unis et ailleurs, bien que pour des raisons différentes. Au Venezuela et au Brésil, par exemple, il y a eu des épidémies de rougeole dues à l’effondrement des infrastructures de santé publique au Venezuela. L’instabilité politique qui y règne a alors poussé les gens à émigrer au Brésil, apportant avec eux la rougeole.
À Madagascar, au large de la côte orientale de l’Afrique, le faible approvisionnement en vaccins a déclenché une épidémie qui a fait des dizaines de milliers de malades et des centaines de morts. En
Europe, une épidémie de rougeole qui a débuté en Ukraine s’est étendue au reste du continent.
Et aux Philippines, la mauvaise information sur certains effets indésirables d’un vaccin contre la dengue a fait fuir les parents et les a empêchés de vacciner, déclenchant une épidémie qui a tué des dizaines d’enfants à cause de la rougeole.
À New York, en 2018, une épidémie de rougeole a éclaté parmi les membres de la communauté juive orthodoxe dont la pratique religieuse est de ne pas vacciner. Dans tout le pays, dans l’État de Washington, une épidémie se poursuit (début 2019) dans une communauté où le sentiment anti-vaccin est très fort et où la désinformation sur le vaccin contre la rougeole, les oreillons et la rubéole (ROR) est très répandue… Une désinformation qui a vraiment commencé en 1998.
En 1998, un chercheur du Royaume-Uni a publié un article dont la conclusion a été retirée depuis : « Nous n’avons pas prouvé l’existence d’un lien entre le vaccin contre la rougeole, les oreillons et la rubéole et le syndrome décrit.
Des études virologiques sont en cours qui pourraient aider à résoudre ce problème ».
Néanmoins, le chercheur principal de l’étude a maintenu l’idée que le vaccin ROR causait l’autisme, en disant : « Encore une fois, c’était très controversé et vous n’obtiendriez pas un consensus de tous les membres du groupe sur ce point, mais c’est mon sentiment, que le risque de développement de ce syndrome particulier est lié au vaccin combiné, le ROR, plutôt qu’aux vaccins individuels ».

Choléra
Bien que le choléra existe depuis de nombreux siècles, la maladie a pris de l’importance au XIXe siècle, lorsqu’une épidémie mortelle s’est déclarée en Inde. Depuis lors, de nombreuses épidémies et sept pandémies mondiales de choléra se sont produites. Chaque année, le choléra infecte 1,3 […]
UncategorizedBien que le choléra existe depuis de nombreux siècles, la maladie a pris de l’importance au XIXe siècle, lorsqu’une épidémie mortelle s’est déclarée en Inde. Depuis lors, de nombreuses épidémies et sept pandémies mondiales de choléra se sont produites. Chaque année, le choléra infecte 1,3 à 4 millions de personnes dans le monde et tue entre 21 000 et 143 000 personnes, selon l’Organisation mondiale de la santé (OMS).
Qu’est-ce que le choléra ?
Le choléra est une maladie infectieuse causée par une bactérie appelée Vibrio cholerae. La bactérie vit généralement dans des eaux quelque peu salées et chaudes, comme les estuaires et les eaux des zones côtières. Les gens contractent le V. cholerae après avoir bu des liquides ou mangé des aliments contaminés par la bactérie, comme des crustacés crus ou insuffisamment cuits.
Il existe des centaines de souches ou « sérogroupes » de la bactérie du choléra : Les sérogroupes O1 et O139 de V. cholerae sont les deux seules souches de la bactérie connues pour provoquer des épidémies.
Ces souches produisent la toxine du choléra qui fait que les cellules qui tapissent les intestins libèrent des quantités accrues d’eau, ce qui entraîne des diarrhées et une perte rapide de liquides et d’électrolytes (sels). Selon l’Institut national des allergies et des maladies infectieuses, un seul épisode de diarrhée peut multiplier par un million le nombre de bactéries dans l’environnement.
Symptômes du choléra
Environ 80 % des personnes qui contractent la bactérie ne développent pas de symptômes du choléra et l’infection se résorbe d’elle-même. Et parmi les personnes qui développent le choléra, 20 % présentent des symptômes graves, notamment de graves diarrhées, des vomissements et des crampes aux jambes. Ces symptômes peuvent provoquer une déshydratation, un choc septique et même la mort en quelques heures.
Les personnes qui contractent le V. cholerae non 01 ou non 1039 peuvent également contracter une maladie diarrhéique, mais celle-ci est moins grave que le choléra proprement dit.
Aujourd’hui, le choléra est traité par remplacement des liquides et par des antibiotiques. Des vaccins contre le choléra sont disponibles, mais ils n’offrent qu’une immunité d’environ 65 %, selon l’OMS.
Origines du choléra
On ne sait pas exactement quand le choléra a touché les gens pour la première fois.
Les premiers textes de l’Inde (par Sushruta Samhita au 5e siècle avant J.-C.) et de la Grèce (Hippocrate au 4e siècle avant J.-C. et Arétée de Cappadoce au 1er siècle après J.-C.) décrivent des cas isolés de maladies semblables au choléra.
L’un des premiers récits détaillés d’une épidémie de choléra vient de Gaspar Correa – historien portugais et auteur de l’Inde légendaire – qui a décrit une épidémie au printemps 1543 d’une maladie dans le delta du Gange, qui est situé dans la région de l’Asie du Sud du Bangladesh et de l’Inde. La population locale a appelé la maladie « moryxy », et elle aurait tué les victimes dans les 8 heures suivant l’apparition des symptômes et a eu un taux de mortalité si élevé que les habitants ont lutté pour enterrer tous les morts.
De nombreux rapports de manifestations de choléra le long de la côte ouest de l’Inde par des observateurs portugais, néerlandais, français et britanniques ont suivi au cours des siècles suivants.
La première pandémie de choléra
La première pandémie de choléra est apparue dans le delta du Gange avec une épidémie à Jessore, en Inde, en 1817, due à la contamination du riz. La maladie s’est rapidement répandue dans la majeure partie de l’Inde, l’actuel Myanmar et l’actuel Sri Lanka en empruntant les routes commerciales établies par les Européens.
En 1820, le choléra s’était propagé en Thaïlande, en Indonésie (tuant 100 000 personnes sur la seule île de Java) et aux Philippines. De la Thaïlande et de l’Indonésie, la maladie s’est propagée en Chine en 1820 et au Japon en 1822 par l’intermédiaire de personnes infectées à bord de navires.
Elle s’est également propagée au-delà de l’Asie. En 1821, les troupes britanniques qui se rendaient de l’Inde à Oman ont apporté le choléra dans le golfe Persique. La maladie a finalement atteint le territoire européen, la Turquie, la Syrie et le sud de la Russie actuels.
La pandémie s’est éteinte 6 ans après son début, probablement grâce à un hiver rigoureux en 1823-1824, qui a peut-être tué la bactérie vivant dans les réserves d’eau.
Le choléra infecte l’Europe et les Amériques
La deuxième pandémie de choléra a débuté vers 1829.
Comme celle qui l’a précédée, on pense que la deuxième pandémie est née en Inde et s’est propagée le long des routes commerciales et militaires vers l’Asie centrale et orientale et le Moyen-Orient.
À l’automne 1830, le choléra avait atteint Moscou. La propagation de la maladie s’est temporairement ralentie pendant l’hiver, mais a repris au printemps 1831, atteignant la Finlande et la Pologne. Il est ensuite passé en Hongrie et en Allemagne.
La maladie s’est ensuite répandue dans toute l’Europe, atteignant notamment la Grande-Bretagne pour la première fois via le port de Sunderland à la fin de 1831 et Londres au printemps 1832. La Grande-Bretagne a pris plusieurs mesures pour freiner la propagation de la maladie, notamment la mise en place de quarantaines et la création de conseils sanitaires locaux.

La création d’un vaccin
Les vaccinations sont une intervention sanitaire cruciale pour prévenir les maladies infectieuses. Nos recherches sur la manière dont le système immunitaire réagit aux infections permettent d’améliorer le développement de vaccins contre des maladies d’importance mondiale. Notre recherche sur les vaccins Nos chercheurs s’efforcent […]
Medecin
Les vaccinations sont une intervention sanitaire cruciale pour prévenir les maladies infectieuses. Nos recherches sur la manière dont le système immunitaire réagit aux infections permettent d’améliorer le développement de vaccins contre des maladies d’importance mondiale.
Notre recherche sur les vaccins
Nos chercheurs s’efforcent de comprendre comment les vaccins déclenchent des réponses immunitaires qui protègent contre les infections, et de développer de nouveaux vaccins pour les maladies importantes.
Notre recherche sur les vaccins bénéficie de l’expertise de nos chercheurs en matière de maladies infectieuses et de la manière dont se développe l’immunité à long terme contre les infections.
Un objectif important de notre recherche est de développer et de tester des vaccins contre la malaria.
Qu’est-ce qu’un vaccin ?
Les vaccins sont des préparations qui stimulent les réponses immunitaires protectrices contre une infection ou une toxine, en utilisant un composant inoffensif ou une forme affaiblie de l’agent infectieux ou de la toxine. Par exemple, la plupart des vaccins actuels stimulent la production de protéines immunitaires appelées anticorps qui neutralisent spécifiquement l’infection ou la toxine particulière contre laquelle le vaccin a été fabriqué.
Les vaccins peuvent prendre plusieurs formes. Ils peuvent l’être :
Des microbes tués du type qui, lorsqu’ils sont vivants, provoquent une maladie.
Une forme affaiblie du microbe, ou un microbe apparenté, qui provoque une infection moins grave.
Un composant purifié du microbe, tel qu’une protéine ou un glucide particulier, qui déclenche une immunité protectrice.
Certains vaccins contiennent également des substances, appelées adjuvants, qui renforcent la réponse immunitaire.
La plupart des vaccins sont administrés sous forme d’injections, en introduisant le vaccin dans un muscle ou une couche de la peau. Certains vaccins, en particulier pour les infections qui pénètrent dans l’organisme par le tube digestif, sont administrés par voie orale. La voie d’administration d’un vaccin influence les caractéristiques de l’immunité protectrice qui est développée.
Comment les vaccins sont-ils mis au point ?
Il existe de nombreuses étapes pré-cliniques de recherche avant qu’un vaccin contre une maladie puisse être développé. Ces recherches portent notamment sur les questions suivantes
L’homme développe-t-il normalement une immunité protectrice contre l’infection ? Cela augmente les chances de mettre au point un vaccin efficace.
À quelles protéines ou à quels hydrates de carbone du microbe les cellules immunitaires peuvent-elles répondre ? Existe-t-il différentes versions de ces protéines ou hydrates de carbone dans le microbe ?
Les composants du microbe qui stimulent l’immunité peuvent-ils être conditionnés sous forme de vaccin et introduits dans des systèmes expérimentaux pour stimuler les réponses immunitaires ?
Les réponses immunitaires empêchent-elles une infection ultérieure par le microbe, et combien de temps la protection dure-t-elle ?
Comment préparer de grandes quantités de vaccin de manière cohérente et rentable ? Un vaccin dont la fabrication demande beaucoup de travail ou qui ne peut être fabriqué qu’en petits lots peut ne pas être économiquement viable.
Si un vaccin s’avère prometteur lors des essais précliniques, il peut être soumis à des essais cliniques. Ces essais consistent à donner le vaccin à des volontaires pour qu’ils le testent :
L’innocuité du vaccin et la dose maximale tolérée.
Si les personnes développent les changements immunitaires attendus après avoir reçu le vaccin.
Si les personnes exposées au risque d’infection par le microbe cible sont protégées par le vaccin.
Ces étapes peuvent prendre de nombreuses années. Si un vaccin s’avère sûr et bénéfique pour la protection des personnes contre l’infection, il peut être approuvé par les organismes gouvernementaux pour un usage clinique.
En fonction de la prévalence et de la gravité de l’infection dans une communauté, le vaccin peut être recommandé :
Pour tous, comme le vaccin contre la rougeole, afin de limiter toute transmission de l’infection dans la communauté.
Pour les personnes qui sont susceptibles d’être exposées à l’infection. Les vaccinations contre le choléra pour les voyageurs qui visitent des régions du monde où cette maladie est répandue en sont un exemple.
Pour les personnes qui courent un risque élevé de contracter une maladie grave causée par une infection qui est moins grave chez la plupart des gens. Par exemple, il est conseillé aux personnes souffrant de maladies respiratoires chroniques de se faire vacciner contre la grippe.
Sécurité des vaccins
Tous les vaccins utilisables chez l’homme font l’objet d’une évaluation approfondie de leur innocuité par des autorités sanitaires et des chercheurs indépendants. Les vaccins ne sont approuvés que s’il est prouvé qu’ils protègent contre une infection potentiellement grave.
Dans certains cas, de rares effets secondaires peuvent se produire chez un petit nombre de personnes qui reçoivent un vaccin. Ces effets sont généralement moins graves et beaucoup moins probables que les effets secondaires potentiels de l’infection contre laquelle le vaccin vise à protéger
Lorsqu’un vaccin est recommandé pour une personne, c’est parce que le risque de recevoir le vaccin est compensé par le risque de ne pas être vacciné et de contracter l’infection correspondante
Parfois, après avoir contracté certains virus (comme la varicelle), notre corps peut développer une immunité grâce à son système immunitaire. Cependant, tous les virus ne fonctionnent pas de la même manière. Ainsi, même si vous développez une immunité contre la grippe de cette année, vous risquez d’attraper une nouvelle souche de virus inconnue à l’avenir. C’est pourquoi nous disposons de vaccins annuels contre la grippe et nous travaillons à la mise au point de vaccins contre toute nouvelle maladie qui pourrait survenir (comme le COVID-19).
Les vaccins consistent en de petits « échantillons » affaiblis du germe responsable de la maladie en question, stimulant le système immunitaire à réagir comme s’il s’agissait de la véritable infection. Si le germe pénètre dans l’organisme après la vaccination, le système immunitaire le reconnaîtra et le combattra. De cette façon, notre corps peut développer une immunité sans avoir à contracter la maladie au préalable. L’immunité provoquée par certains vaccins peut durer toute la vie, tandis que les vaccins contre d’autres maladies doivent être plus fréquents.
Types de vaccins
Il existe quatre grands types de vaccins :
les vaccins vivants-atténués, qui utilisent une forme affaiblie du germe responsable de la maladie. Ces types de vaccins sont utilisés pour prévenir des maladies telles que la rougeole, la variole et la fièvre jaune.
les vaccins inactivés (tués), qui sont des versions mortes du germe pathogène. Ils permettent de prévenir des maladies telles que la rage, la grippe et la polio.
les vaccins sous-unitaires, recombinants, polysaccharidiques et conjugués, qui utilisent des parties spécifiques du germe en question (telles que les protéines ou le sucre). Ces vaccins préviennent des maladies telles que le VPH, la coqueluche et le zona.
les vaccins à anatoxines, qui utilisent une toxine fabriquée par le germe responsable de la maladie. Cela crée une immunité contre les parties nocives du germe, plutôt que contre le germe entier lui-même. Ces vaccins sont utiles pour la prévention du tétanos et de la diphtérie.
Les scientifiques décident du vaccin à utiliser en fonction de divers facteurs, notamment la manière dont le système immunitaire réagit au germe, les personnes à vacciner, la meilleure approche pour créer le vaccin.
Pour s’assurer qu’un vaccin est à la fois sûr et efficace, il est soumis à un processus d’essai approfondi. Même après l’homologation du vaccin, les scientifiques le surveillent de près et enquêtent régulièrement sur les problèmes de sécurité.
Le développement d’un nouveau vaccin est un processus complexe qui peut prendre entre 10 et 15 ans, avec des étapes comprenant les phases exploratoires et pré-cliniques, le développement clinique, l’examen réglementaire et l’approbation, la fabrication et le contrôle de qualité. Toutefois, étant donné l’importance, nous ne pouvons tout simplement pas nous permettre d’attendre aussi longtemps pour un vaccin qui pourrait sauver des vies.
Plus d’histoires




L’histoire du SIDA
L’histoire du VIH/sida est longue et compliquée. Son histoire comporte de nombreux détails contradictoires, et chaque vie touchée par le virus a sa propre histoire, belle et compliquée. Dans ce synopsis, nous avons fait de notre mieux pour mettre en lumière les parties les […]
Maladies
L’histoire du VIH/sida est longue et compliquée. Son histoire comporte de nombreux détails contradictoires, et chaque vie touchée par le virus a sa propre histoire, belle et compliquée. Dans ce synopsis, nous avons fait de notre mieux pour mettre en lumière les parties les plus cruciales de l’histoire du VIH en Amérique, en comprenant que c’est une tâche presque impossible. Le VIH se distingue de nombreuses maladies, parce qu’aujourd’hui nous sommes toujours sans remède – mais aussi, et peut-être surtout, parce que la pandémie du sida est désormais ancrée dans l’histoire et la culture des personnes homosexuelles, des personnes de couleur, des communautés créatives et de dizaines de groupes marginaux et sous-culturels ; le sida est devenu une partie de notre histoire personnelle.
L’origine du VIH
Les scientifiques suggèrent que les traces du VIH remontent à 1931 en République démocratique du Congo. Avant les années 1980, les chercheurs estiment qu’environ 100 000 à 300 000 personnes ont contracté le VIH dans le monde.
En 1969, un adolescent noir de Saint-Louis, Robert Rayford, est mort d’une maladie qui a déconcerté ses médecins. Officiellement, sa mort est due à une pneumonie. Robert Rayford, également connu sous le nom de « Robbie » ou « Bobbie », était considéré comme timide et socialement maladroit et souffrait peut-être d’un handicap cognitif. On sait peu de choses sur la vie de ce jeune homme. Ses médecins ont déclaré que Rayford évitait ou refusait souvent de partager beaucoup d’informations sur sa vie ou sa famille ; cependant, il a été suggéré qu’il avait contracté un virus de type VIH par le biais d’une agression sexuelle. Dix-neuf ans plus tard, en 1988, des biologistes moléculaires de l’université de Tulane à la Nouvelle-Orléans ont testé des échantillons de ses tissus congelés et ont trouvé des preuves de la présence du VIH, bien que l’absence de certitude à 100% des résultats de ces tests fasse encore parler d’elle dans les milieux scientifiques et de la santé publique. Pourtant, on se souvient souvent de Robert Rayford comme du premier cas connu de VIH-1 et de sa mort aux États-Unis.
De nombreuses personnes de la communauté LGBT et des travailleurs de la santé disent avoir commencé à voir des gens mourir mystérieusement dans les années 1970, de ce qu’ils croient être aujourd’hui des maladies liées au VIH. Mais c’est le 5 juin 1981 que les Centers for Disease Control and Prevention (CDC) ont noté dans leur Morbidity and Mortality Weekly Report l’apparition d’une pneumonie rare chez cinq jeunes hommes homosexuels à Los Angeles. En outre, ces hommes, qui allaient tous mourir, présentaient un système immunitaire affaibli. Dans tout le pays, un dermatologue new-yorkais a informé le CDC d’une vague déconcertante de cas d’un cancer agressif appelé sarcome de Kaposi. Chacun de ces cas est apparu chez des hommes homosexuels. Les journaux et autres médias ont commencé à parler d’une « pneumonie des homosexuels » et d’un « possible cancer des homosexuels ». Les titres des journaux américains et, peu de temps après, du monde entier, ont affirmé qu’un nouveau « cancer gay » était responsable de la cause, par ailleurs incertaine, du décès de nombreux hommes gays et bisexuels. À la fin de 1981, 270 cas d’immunodéficience sévère ont été signalés chez les hommes homosexuels, et 121 d’entre eux étaient déjà décédés. L’incertitude suscite la peur dans les communautés homosexuelles ; la reconnaissance et, par conséquent, l’action sont presque inexistantes dans la culture et les communautés dominantes.
En 1982, les communautés scientifiques et médicales se sont rendues compte que les symptômes et les affections connexes étaient dus à un virus qui compromettait le système immunitaire. Le CDC l’a d’abord nommé « gay-related immune deficiency », ou GRID. Plus tard, ils l’appelleront « syndrome d’immunodéficience acquise », ou SIDA. Le sida se caractérise par la perte de cellules essentielles du système immunitaire (cellules CD4) et le développement d’infections opportunistes (comme la pneumonie à Pneumocystis) et de cancers (comme le sarcome de Kaposi), maladies qui surviennent beaucoup plus souvent chez les personnes dont le système immunitaire est affaibli.
La première interdiction de voyager fondée sur le VIH a également été instaurée en 1982, lorsque l’administration Reagan a empêché les Haïtiens d’entrer aux États-Unis en réaction à ce que l’on appelait à l’époque les quatre « H » du risque (homosexuels, hémophiles, « accros » à l’héroïne et Haïtiens). Cette politique fondée sur le racisme et la peur a conduit à de nombreuses années de protestations de la part d’activistes américains.
En 1983, la communauté scientifique a identifié le virus qui cause le sida. Ils ont d’abord nommé le virus « virus lymphotrope humain à cellules T de type III ». Plus tard, les chercheurs ont changé le nom en « virus de l’immunodéficience humaine », ou VIH. Ils ont également identifié les principales méthodes de transmission du VIH et ont appris qu’une personne ne pouvait pas contracter le VIH par l’air, l’eau, la nourriture ou un contact occasionnel. Pendant ce temps, la peur, la haine et la stigmatisation se sont répandues dans toute l’Amérique et se sont concentrées sur les personnes les plus touchées à cette époque – les hommes homosexuels.
L’activiste du sida est né et de nouvelles organisations, politiques et programmes sont créés
De la peur, de la haine, de la stigmatisation, de la honte et de la mort sont nées les graines d’un activisme légendaire et prolifique contre le sida. Certains des premiers activistes ont mené à la création de Gay Men’s Health Crisis (GMHC) en 1982. Fondée par l’écrivain Larry Kramer et un petit groupe de ses amis et d’autres bénévoles, la GMHC a commencé à s’organiser et à collecter des fonds pour la recherche, et a lancé la première ligne d’assistance téléphonique sur le sida. Le groupe a reçu plus de 100 appels rien qu’au cours de la première nuit. D’autres organismes communautaires ont commencé à apparaître à Los Angeles, à New York et dans tout le pays.
En 1985, plus de 6 000 Américains étaient déjà morts. Le budget consacré à la recherche sur le sida ne représentait qu’une fraction de ce que le gouvernement américain consacrait à des maladies beaucoup moins menaçantes (96 millions de dollars ont été alloués à la recherche sur le sida cette même année) ; le président Ronald Reagan n’a pas prononcé le mot sida en public avant cette année-là ; l’acteur Rock Hudson a annoncé son diagnostic de sida (il était également ami personnel avec Nancy et Ronald Reagan) ; et une seule société pharmaceutique privée poursuivait sérieusement un traitement. Ce sont des groupes d’activistes locaux qui ont exigé des soins, des traitements, des fonds, des médias et une reconnaissance de la part de la culture dominante et de l’administration Reagan. À sa mort, en octobre 1985, Rock Hudson a laissé 250 000 dollars pour créer la Fondation américaine pour la recherche sur le sida (amfAR), laissant la place à de futures fondations caritatives de célébrités pour commencer le travail sur le sida.
En l’absence d’une attention ou d’un soutien fédéral majeur, ce sont les communautés locales queer qui ont commencé l’activité féroce dont le courant dominant de l’Amérique a finalement pris note, mais il y a eu de l’aide. C’est l’actrice et philanthrope Elizabeth Taylor qui a prêté sa célébrité internationale, son temps et son argent pour faire entrer le SIDA dans le courant dominant. Après la mort de son ami Rock Hudson, Elizabeth Taylor a co-fondé l’amfAR et a régulièrement fait pression sur le président Reagan et le Congrès pour qu’ils s’attaquent à la crise. Elle a ensuite créé la Fondation Elizabeth Taylor contre le sida en 1991 pour fournir des soins directs aux personnes atteintes du sida.
Les homosexuels noirs ne sont pas restés silencieux non plus pendant la crise. De nombreux groupes LGBT noirs locaux s’étaient déjà formés à la fin des années 70 et au début des années 80, dont beaucoup étaient des projets d’organisation culturelle. En 1986, Gay Men of African Descent a été fondé à New York et a commencé à utiliser la culture, l’art et l’activisme pour rendre les besoins des homosexuels noirs plus visibles pour l’ensemble de la communauté LGBT et au sein des communautés noires de New York. Toujours en 1986, l’activiste gay noir Craig G. Harris a pris d’assaut la scène de la réunion de l’Association américaine de santé publique (APHA) pour demander aux responsables de la santé publique de rendre compte de leur résistance et de leur désintérêt à inclure les personnes noires dans les politiques, les pratiques de santé et les décisions de financement liées au VIH et dans l’engagement public, mais surtout pour demander à l’APHA de ne pas inclure les personnes de couleur dans la toute première plénière sur le VIH. En prenant d’assaut la scène de l’APHA, Harris a proclamé : « Je serai entendu !
À la fin de 1987, le nombre de décès dus au sida aux États-Unis avait dépassé les 40 000. Le nombre de décès dans le monde a dépassé les 5 millions. Les communautés homosexuelles étaient particulièrement craintives et en colère. C’est en 1987 que les premiers rapports sont apparus, montrant que le VIH/SIDA touchait de manière disproportionnée les personnes noires, ce qui a favorisé l’activisme des communautés de couleur par des organisations. C’est cette colère et cette peur qui ont conduit à une organisation communautaire de classe mondiale, à la collecte de fonds, à l’art de la protestation et au lobbying.
Le groupe le plus connu issu de cette période, qui a attiré l’attention nationale grâce à ses protestations, son travail et son engagement dans les bras politiques et commerciaux de l’épidémie. ACT UP a été fondée à New York en 1987 par un groupe d’hommes homosexuels et d’alliés, mais s’est rapidement transformée en un mouvement international, avec des sections qui ont organisé des actions militantes de désobéissance civile pour non seulement sensibiliser le public à la crise, mais aussi pour faire pression en faveur de financements et de politiques pour les personnes atteintes du sida dans les domaines de la recherche biomédicale, de la conception et de l’accès aux essais cliniques, de l’éducation fondée sur des preuves, de la réduction des risques, des programmes de protection sociale et des efforts contre la discrimination et la stigmatisation.
La date des opérations de chirurgie esthétique
Si vous envisagez une intervention esthétique, voici ce que vous devez savoir sur la « durée de conservation » de votre opération Guide des procédures cosmétiques – préparation à la chirurgie Images de beauté Si vous envisagez de recourir à la chirurgie esthétique, une partie de vos […]
Chirurgie esthétiqueSi vous envisagez une intervention esthétique, voici ce que vous devez savoir sur la « durée de conservation » de votre opération
Guide des procédures cosmétiques – préparation à la chirurgie Images de beauté
Si vous envisagez de recourir à la chirurgie esthétique, une partie de vos recherches portera généralement sur la durée du processus de guérison et sur les résultats auxquels vous devez vous attendre. Mais la durée des résultats doit également être un élément clé.
Cela vous aidera à choisir une procédure qui répond non seulement à vos attentes après l’opération, mais aussi à votre budget et à votre mode de vie. Il est tout aussi important, pour prendre votre décision de chirurgie esthétique, de choisir le bon moment dans votre vie pour subir certaines interventions.
Le professeur explique ici tout ce que vous devez savoir sur la « durée de vie » des différentes opérations et l’âge optimal pour les procédures.
Votre opération sera-t-elle « datée » ?
Si vous envisagez une opération de chirurgie esthétique, demandez-vous à quoi ressemblera mon opération dans quelques années.
Certaines décisions que vous pensez être les bonnes pour vous maintenant, peuvent ne pas être aussi pratiques à l’avenir.
Si vous optez pour une procédure esthétique qui n’a pas de résultats permanents, n’oubliez pas que vous devrez également prévoir un budget pour les opérations de suivi à l’avenir, ainsi que le coût initial de la procédure.
Parfois, une deuxième procédure peut coûter autant que la première, c’est pourquoi il est important de savoir à quelle fréquence et après combien d’années vous devrez peut-être retourner sur la table d’opération.
Tous les cabinets d’esthétique ne vous permettent pas non plus de payer sur le plan financier, c’est pourquoi vous devez vous assurer que vous pouvez également payer le coût total de l’opération dès le départ.
La chirurgie esthétique nécessite généralement une planification à long terme, un investissement financier et des changements de mode de vie plus importants que certaines solutions non chirurgicales. Mais si vous êtes attentif, faites vos recherches et prenez des décisions en connaissance de cause, les résultats peuvent être plus durables.
Voici quelques-uns des facteurs clés à connaître :
Les implants doivent être remplacés
Par exemple, certaines femmes d’une vingtaine d’années demandent des implants mammaires plus importants lors de leur première consultation initiale. Toutefois, en tant que chirurgien responsable, il est de mon devoir de faire savoir aux patientes si leur choix ne convient pas à leur morphologie.
Je leur dirai toujours : « Voici un implant de la taille que vous voulez. Sentez comme il est lourd – cela va avoir un effet à long terme et étirer la peau de vos seins ».
Bien que les implants mammaires n’expirent pas, leur durée de vie n’est pas garantie. En moyenne, les implants en solution saline ou en silicone peuvent durer entre 10 et 20 ans. Les personnes qui envisagent une augmentation devront donc prévoir un budget pour pouvoir faire remplacer leurs implants.
Un mode de vie sain est essentiel
Quel que soit l’âge auquel vous avez choisi de subir une opération de chirurgie esthétique, certaines opérations nécessitent des changements permanents de votre mode de vie si vous voulez que les résultats durent.
La liposuccion et la plastie abdominale doivent être associées à une alimentation saine et à un mode de vie actif pour maintenir les meilleurs résultats. Si vous ne vous engagez pas à perdre du poids, vous pourriez le reprendre ailleurs.
L’augmentation des seins par transfert de graisse ou par réduction mammaire est permanente, mais la taille des seins peut être influencée par la prise ou la perte de poids, vous devrez donc être prête à maintenir un poids sain et stable après l’opération.
La chirurgie ne vous dispensera pas de vieillir
La gravité ne cesse pas d’exister après une procédure. Elle continuera à exercer une pression sur votre peau et, avec le temps, les tissus mous seront vulnérables à cette pression. Un lifting n’aura jamais l’air aussi « frais » que le premier mois environ après l’opération.
Je pense qu’environ 20 % des patients qui ont subi un lifting reviennent me voir environ sept ans après l’intervention, pour demander une révision ou un resserrement supplémentaire.
Les yeux sont également l’une des premières zones du visage à montrer les effets du vieillissement et même après un lifting des yeux, ils continueront eux aussi à vieillir. C’est pourquoi la chirurgie des paupières supérieures doit être répétée après cinq à sept ans.
Vous pouvez faire durer les résultats de la chirurgie de rajeunissement du visage plus longtemps en restant hydraté et en utilisant quotidiennement un écran solaire à indice de protection élevé. Vous devez également éviter l’alcool et la cigarette, qui sont également responsables du vieillissement prématuré.
Les effets des médias sociaux accentuent les attentes irréalistes en matière de beauté
Peut-on être trop jeune pour une intervention esthétique ?
En vertu de la législation britannique actuelle, toute personne de plus de 16 ans peut consentir à une opération de chirurgie esthétique, à condition que le chirurgien estime pouvoir comprendre ce dont il s’agit et qu’il existe un consentement parental et des conseils.
Mais il y a de bonnes raisons d’attendre beaucoup plus longtemps avant de se faire opérer. Tout d’abord, il est important de s’assurer que l’anatomie d’une personne s’est entièrement développée avant d’envisager une opération pour des raisons esthétiques.
Par exemple, les seins continuent à se développer jusqu’à l’âge de 18 ans, de sorte que la chirurgie mammaire ne doit être pratiquée que lorsqu’il est certain que le développement naturel est terminé. Voir ce site https://www.1two.org/site-chirurgien-esthetique-geneve-paris-100556 qui vous en dira beaucoup plus

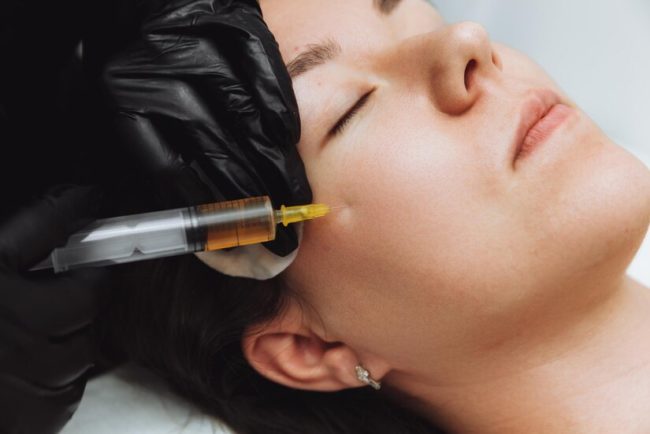
La thérapie au PRP : comment ça fonctionne ?
Aujourd’hui, la thérapie PRP est utilisée dans un certain nombre de procédures cosmétiques et esthétiques pour restaurer une apparence de jeunesse. Quelles conditions peuvent être traitées par la PRP ? La PRP peut être utilisée dans des procédures cosmétiques et de bien-être, et peut […]
PRP
Aujourd’hui, la thérapie PRP est utilisée dans un certain nombre de procédures cosmétiques et esthétiques pour restaurer une apparence de jeunesse.
Quelles conditions peuvent être traitées par la PRP ?
La PRP peut être utilisée dans des procédures cosmétiques et de bien-être, et peut également traiter une variété de conditions. Les utilisations de la PRP sont notamment les suivantes :
Arthrose
L’arthrose, qui touche plus de 30 millions d’adultes en Amérique, a prouvé qu’elle pouvait être traitée par la thérapie PRP. Une revue systématique intitulée Le plasma riche en plaquettes dans le traitement de l’arthrose publiée dans une revue a conclu que les résultats des essais cliniques randomisés semblent favoriser la PRP utilisée par rapport à d’autres traitements intra-articulaires tels que les injections d’HA, pour améliorer les échelles de douleur à court et moyen terme (6-12 mois) ». L’arthrose étant le plus souvent présente dans le genou, de nombreuses études ont été menées pour comprendre l’effet de la PRP sur cette articulation. L’une d’entre elles a révélé que les injections intra-articulaires de PRP dans le genou pour les premiers stades symptomatiques de l’arthrose sont une option thérapeutique valable. L’efficacité clinique de la PRP est comparable à celle des formes IA-HA et IA-CS après 3 mois et l’efficacité à long terme de la PRP est supérieure à celle des formes IA-HA et IA-CS.
Utilisation esthétique
Ces dernières années, la PRP a été utilisée à des fins esthétiques, notamment pour les soins du visage. Une étude a révélé que les injections de PRP rajeunissaient la peau dans la région inférieure des yeux, tandis qu’une autre a découvert que la PRP favorise le remodelage des tissus de la peau vieillie et peut être utilisée comme traitement adjuvant aux lasers.
La thérapie PRP permet d’obtenir un résultat de vieillissement inverse en restaurant les couches de collagène, en réduisant les ridules, les rides, les vergetures et les cicatrices, et en resserrant la peau.
Blessures du tendon et tendinopathie de la coiffe des rotateurs
Les spécialistes en orthopédie et les médecins du sport utilisent des injections de PRP pour traiter les blessures rotuliennes, quadriceps, ischio-jambières, bicipitales, péronières et achilles. Les chercheurs ont procédé à une revue systématique de plusieurs études et ont conclu aux multiples effets bénéfiques de la PRP, notamment la réduction de la douleur, l’amélioration de la fonction articulaire et la réparation des tissus.
La PRP, qui est également un traitement efficace de la tendinopathie de la coiffe des rotateurs a entraîné une amélioration durable de la douleur, de la fonction et des résultats de l’IRM chez les patients », selon une autre étude.
La santé sexuelle
Les principes de la thérapie PRP peuvent également être utilisés pour améliorer la fonction sexuelle ou traiter les troubles sexuels. Le rétablissement de l’irrigation sanguine peut améliorer les sensations et avoir des effets durables sur les troubles de l’érection chez les hommes et sur le rajeunissement du vagin chez les femmes.
Bursite et bursite du grand trochanter
Les chercheurs ont trouvé des preuves que la PRP peut être utilisée pour traiter la bursite, une affection douloureuse affectant les bourses qui amortissent les os, les tendons et les muscles près des articulations, et la bursite trochantérienne, une inflammation de la bourse au point extérieur de la hanche. Une étude a découvert que les injections de PRP étaient plus efficaces que la cortisone pour les bursites chroniques de la hanche.
De nombreuses études ont démontré que la PRP est un traitement efficace contre l’alopécie androgénique, un trouble capillaire courant qui touche 45 % des hommes et 35 % des femmes de plus de 60 ans. La plupart ont montré des signes de repousse des cheveux après trois mois.
Epicondylite médiale et latérale
Des études ont montré que les patients atteints de ces affections, également connues sous le nom de coude de golfeur (médial) et de tennis (latéral), ont vu leur douleur diminuer et leur fonction augmenter après une injection de PRP. Une étude conclut que la thérapie PRP présente une plus grande amélioration qu’une injection de cortisone.
Parmi les autres affections traitables, citons la fasciite plantaire, l’entorse ou la déchirure du ligament collatéral cubital, l’entorse ou la lésion ligamentaire de la cheville, les déchirures des ischio-jambiers, les douleurs du genou, les blessures musculaires, les entorses ou déchirures ligamentaires (MCL, LCL), les douleurs de la hanche, du bas de la jambe et du pied, les douleurs de l’épaule et du bras, les attelles du tibia et les déchirures partielles d’Achille.
A noter que ce n’est pas immédiatement qu’on récupère après une thérapie PRP. Genève est une ville pleine de spécialiste en cette thérapie.
Combinaison de la PRP et de l’OHB
Bien qu’elle ne soit pas souvent envisagée de cette manière, l’oxygénothérapie hyperbare (OHB) est également une technique de médecine régénérative et, individuellement, la thérapie PRP et l’OHB peuvent toutes deux accélérer la guérison. Cependant, la combinaison de la thérapie PRP et de l’OHB a des effets stimulants et curatifs puissants, permettant aux patients d’obtenir des résultats plus optimaux et même d’éviter des opérations longues et lourdes.
Les plaquettes agissent comme des aimants pour les facteurs de croissance tels que les cellules souches, et il est prouvé que l’OHB libère et mobilise les cellules souches de la moelle osseuse, augmentant la circulation sanguine jusqu’à 8 fois plus que la normale. En utilisant l’OHB avant et après chaque injection de PRP, la PRP injectée au point de blessure ou de rajeunissement souhaité attire alors ces facteurs de croissance vers cette zone qui en a besoin pour favoriser une guérison accélérée.
Cette combinaison peut également soulager les maux ou les douleurs qui peuvent résulter de la thérapie PRP seule. Il a également été démontré que cette approche combinée soulage les douleurs du genou, les blessures des tendons, les entorses ou déchirures des ligaments, les bursites, les douleurs de la hanche, l’arthrose, les tendinites, les tibias, l’épicondylite médiale et latérale, les blessures des ischio-jambiers, les plaies diabétiques, etc.
La PRP et l’OHB ne sont pas seulement destinées à soigner les maladies. Elles peuvent avoir des effets esthétiques et rajeunissants sur la peau, les cheveux et la santé sexuelle. Connues comme une technique de vieillissement inverse, la PRP et l’OHB peuvent révéler un éclat de jeunesse, restaurer les couches de collagène, réduire les ridules, les rides, les vergetures et les cicatrices d’acné. La combinaison peut faire pousser et épaissir les cheveux sans chirurgie. De plus, il a la capacité d’améliorer la fonction sexuelle. Pour les hommes, les deux peuvent restaurer l’irrigation sanguine, réparer les sensations et aider en cas de dysfonctionnement érectile. Pour les femmes, il améliore la sensation et procure un rajeunissement vaginal.
Hyperbaric Medical Solutions, en collaboration avec AIRmedicine, a conçu un programme spécialisé pour mettre en œuvre des techniques de médecine régénérative telles que l’OHB et la PRP afin de favoriser la réparation des tissus, de rétablir la santé, d’optimiser la guérison et d’améliorer les fonctions. Chaque plan est basé sur les besoins individualisés du patient, et chaque programme commence par une consultation et une évaluation complètes.