A la genèse de la Médecine
Au début, la médecine occidentale (n’entrons pas dans la médecine orientale) était une médecine théurgique, dans laquelle la maladie était considérée comme une punition divine, un concept que l’on retrouve dans de nombreux ouvrages grecs comme l’Iliade, et qui est encore inhérent à l’homme.
Le serpent : symbole de la médecine Le symbole de la médecine est le serpent, un animal sacré, car on croit à tort qu’il est immunisé contre les maladies. Selon une autre version, le symbole ne représente pas un serpent, mais l’éradication de Dracunculus medinensis. Cependant, dans la médecine ancienne, le serpent avait une fonction pratique importante : dans le temple de chaque ville, il y avait une sorte de tunnel avec des serpents. Le temple, en effet, n’était pas seulement un lieu de culte, mais aussi un lieu où l’on emmenait les malades : une fosse aux serpents servait à intimider les malades, qui recevaient probablement aussi des potions, provoquaient un état de choc et le trahissaient comme un dieu qui le guérissait.
La médecine, au fil du temps, s’éloigne de plus en plus de la religion, jusqu’à atteindre la médecine rationnelle d’Hippocrate, qui marque la frontière entre rationalité et magie.
Les premières écoles ont vu le jour en Grèce et en Grande-Grèce, c’est-à-dire en Sicile et en Calabre. Parmi ceux-ci, l’école pythagoricienne était très importante. Pythagore, le grand mathématicien, a travaillé sur l’île de Samos, mais a déménagé à Crotone lorsque le tyran Polycrate est arrivé au pouvoir dans sa ville. Il a apporté aux sciences naturelles, à la médecine, non encore définie, la théorie des nombres : selon Pythagore, certains nombres ont un sens exact, et parmi eux les plus importants sont 4 et 7. Le 7 a toujours eu un sens magique, par exemple , dans la Bible, un nombre infini est indiqué par 70 fois par 7. Au fait, 7 fois 4 donne 28, c’est-à-dire les règles du mois lunaire, et 7 fois 40 donne 280, c’est-à-dire Disons la durée de la grossesse en jours. Toujours à propos de la connotation magique du 7, on a dit qu’il valait mieux qu’un enfant naisse au 7e mois qu’au 8e. Période de quarantaine, c’est-à-dire Les 40 jours qui auraient été nécessaires pour éviter de contracter des maladies sont également issus du concept de la sacralité du nombre 40. Cependant, l’école pythagoricienne ne s’est pas arrêtée là, elle a eu des élèves importants et des écoles philosophiques très importantes sont nées à cette époque. .
Thales a développé un système important selon lequel l’univers est composé d’air, d’eau et de terre, auquel Héraclite a ajouté le feu (les quatre éléments de base). Durant cette période, une grande importance était également accordée aux qualités, sec et humide, froid et chaud, doux et amer, etc.
Le grand disciple de Pythagore, Alcméon de Crotone, aux VI-VII siècles av. J.-K., a été le premier à exprimer l’idée qu’une personne est un microcosme, composé de 4 éléments de base. Selon lui, l’équilibre des éléments, qu’il appelle isonomie ou démocratie, vient de l’état de santé, tandis que l’état de maladie vient de la monarchie, c’est-à-dire de la prédominance d’un élément sur les autres. Alcmeone a également été le premier à identifier l’organe le plus important du cerveau. Jusque-là, très peu d’importance était attachée au cerveau, qui échappait toujours à l’observation : à l’époque grecque le corps était considéré comme sacré, et les dissections n’étaient pas pratiquées, mais étaient considérées chez les animaux sacrificiels comme une masse gélatineuse et un rhume sans intérêt. Alcméon a établi que le cerveau devrait être l’organe qui contrôle le corps. Apparemment, il s’est également rendu compte, plus tard rejeté par d’autres, que les nerfs sont utilisés pour conduire les impulsions nerveuses, mais cette nouvelle n’a pas laissé de trace dans l’histoire de la science de cette époque.
La véritable médecine rationnelle doit être attribuée à Hippocrate (Vème siècle avant JC), le père de la médecine. Hippocrate a vécu entre 460 et 370 av. sur l’île de Ku ou Kos, dans le Dodécanèse, où il a développé une école rationnelle, où nombre des pensées attribuées à Hippocrate sont attribuées à Hippocrate, qui a vécu 50 ans dans un monde dangereux, lors du développement de la philosophie. Il a travaillé dans la région méditerranéenne et dans ses voyages a visité la Sicile, l’Egypte, Alexandrie, Cyrène, Chypre.
La base de la médecine rationnelle est le déni de l’intervention divine dans la maladie. La fameuse maladie sacrée, l’épilepsie, était aussi attribuée à un dérèglement de l’organisme.
La conception d’Hippocrate s’inspire de celle de Thalès et en partie aussi de celle d’Alcméon de Croton, lorsqu’il dit que l’homme est le microcosme et que le corps est formé par les 4 éléments fondamentaux, dans l’ordre de l’air, le feu, la terre et l’eau. Selon Hippocrate et son école (il semble que c’était même son gendre Polybus), les éléments du corps humain correspondaient, sur la base de qualités communes, aux humeurs : à l’air, qui est partout, correspond le sang ; au feu, chaud, correspond la bile ; à la terre, pour la couleur, correspond une humeur sombre réellement inexistante, peut-être observée dans la pratique de l’Auruspicin, pendant le sacrifice des animaux. Le sang de la rate, veineux, très sombre, était peut-être considéré comme une autre humeur, différente du sang, et s’appelait bile noire, atrabile en latin et ou pomme kole’ en grec ; enfin à l’eau correspondait le mucus, ou pituita ou flegma, incluant toutes les secrétions aqueuses de notre corps (salive, transpiration, larmes, etc), situées principalement au cerveau, humide et froide comme l’eau.
Les humeurs correspondaient aussi aux saisons : la première saison, celle du sang et de l’air correspondait au printemps, l’été au feu et à la bile, l’automne à la terre et l’atrabile et l’hiver à l’eau, l’hypophyse et au cerveau. Un parallélisme a également été établi avec les quatre âges de la vie, l’enfance et la petite enfance, la jeunesse mature, l’âge viril avancé et enfin l’âge sénile.
Hippocrate, se référant à ce qu’avait dit Alcmeone di Crotone, prétendait que la maladie venait du déséquilibre, ne parlant plus de démocratie ou de monarchie pour ne pas offenser les tyrans, et que là où il y avait équilibre entre les humeurs il y avait la santé, le traitement consistait à supprimer l’humeur excessive. Sa théorie expliquait aussi les différents tempéraments : un sujet colérique avait trop de bile, le flegmatique trop de mucus.
Au centre de la conception d’Hippocrate n’était pas la maladie, qui a été expliquée d’une manière holistique, mais l’élément le plus important était l’homme. Cela a fait la fortune de l’école hippocratique vers l’école rivale du Cnido, qui au contraire s’est concentrée sur la maladie avec une conception réductionniste, similaire à celle d’aujourd’hui. L’école d’Hippocrate l’a emporté précisément parce qu’elle traitait de l’homme, tandis que l’autre traitant des maladies et n’ayant pas les éléments nécessaires pour le faire a disparu, celle d’Hippocrate a continué.
A la base des conceptions d’Hippocrate pas encore chirurgien esthétique, il y avait une philosophie profonde et pratique et un sens commun remarquable. Les principes fondamentaux étaient de laisser la nature, c’est-à-dire la force curative de la nature, observer attentivement la personne malade et intervenir le moins possible, en faisant attention à la nourriture et à la salubrité de l’air. Pour éliminer ce déséquilibre, il était nécessaire d’éliminer l’excès de matière, appelé matière des pacanes. Les moyens disponibles pour l’élimination de la matière peccans étaient la tête (= purge de la tête), qui consistait à faire éternuer avec des drogues comme le poivre, le lavement, la saignée ou la sangsue. Cette dernière pratique était largement utilisée par les disciples d’Hippocrate, surtout à l’époque romaine de Galien, avec des conséquences très graves, car la prise de sang sur un malade n’était pas utile et était souvent une cause de décès. Hippocrate a cependant recommandé d’utiliser ces moyens avec le maximum de parcimonie.
Les textes d’Hippocrate, ou les textes présumés tels, ont été commentés dans les universités jusqu’en 1700. Ces textes comprennent une série d’aphorismes dont le célèbre « La vie est courte, l’art est long, l’occasion est fugace, l’expérience est fallacieuse, le jugement est difficile », qui sont la base de sa philosophie et vous invitent à réfléchir soigneusement et à plusieurs reprises avant d’intervenir.
Hippocrate a ensuite créé une médecine holistique, basée sur l’homme ou le microcosme, prêchant l’utilisation des thérapies disponibles avec la plus grande économie. Entre autres choses, les remèdes étaient peu nombreux parce qu’il n’y avait alors pas de pharmacologie et une première mention de la phytothérapie est venue d’un étudiant d’Aristote, Théophraste, environ un siècle après. On se souvient aussi d’Hippocrate parce qu’il a exprimé les premiers concepts de l’éthique médicale, qui sont descendus jusqu’à nos jours, et est en fait attribué à son école le serment d’Hippocrate, qui codifie la figure du médecin.
Même si en Grèce le corps était tabou, l’énorme développement des arts figuratifs, surtout de la sculpture, présuppose des connaissances anatomiques telles qu’on pourrait croire qu’en Grèce la dissection était pratiquée. Certes, nous savons cependant que la dissection a été pratiquée peu de temps après les Hippocrates et a trouvé son expression maximale à l’école alexandrine.
Portrait d’Aristote Le plus grand scientifique et biologiste de l’antiquité fut Aristote (384/3 av. J.-C. -322/1 av. J.-C.), qui contribua énormément non pas tant à la médecine qu’aux sciences naturelles, et à lui nous devons la première classification des animaux (à son élève Théophrastus celui des plantes). Malheureusement, certains passages d’Aristote, peut-être mal interprétés, ont conduit à une erreur qui a eu de graves conséquences sur l’évolution de la science : il semble qu’il ait affirmé que certains insectes animaux inférieurs (dont le nom provient de la segmentation évidente du corps dans ses composants) provenaient de la matière se décomposant par génération spontanée et qu’il n’était donc pas possible de limiter sa croissance. Ce concept a commencé à être attaqué à la fin du XVIIe siècle. Aristote a développé un système physiologique centré sur le cœur, dans lequel, selon lui, une flamme vitale brûlait, entretenue par un esprit, appelé pneumatique ou esprit vital, qui donnait la chaleur. Le poumon et le cerveau avaient surtout une fonction de refroidissement. Le cœur était l’organe le plus important parce que lorsque le cœur s’arrête, l’homme meurt. De plus, dans ses études d’embryologie, Aristote a remarqué que le cœur commence à battre aux premiers stades du développement de l’organisme : primum oriens, ultimum moriens.
Dans sa théorie, la chaleur était la chose la plus importante et a donné la vie. Il a affirmé que l’homme, ayant beaucoup de chaleur, pourrait utiliser toutes les ressources de son corps et produire du sperme. La femme, par contre, n’avait pas assez de chaleur, de sorte qu’une partie du sang a été éliminée comme sang menstruel. Le sperme avec la chaleur a agi sur la période menstruelle, produisant l’embryon. Selon Aristote, la preuve de la validité de sa théorie était que cette chaleur dérivée du sperme, pendant la période de puerpéralité, faisait produire du lait à la femme : dans la plupart des cas il n’y avait pas de règles précisément parce que ce sang en abondance était transformé en lait par chaleur.
Aristote fut aussi le maître d’Alexandre le Grand, qui apporta au maximum la floraison de la culture hellénique, qui se répandit à travers la Méditerranée. Mais l’expansion maximale a conduit à l’effondrement.
Le médicament dans la médecine
Un médicament est une substance ayant des propriétés pour le traitement ou la prévention de maladies chez l’homme. Sont également considérées comme des médicaments les substances utilisées ou administrées dans le but de rétablir, de corriger ou de modifier les fonctions physiologiques de l’organisme ou celles permettant d’établir un diagnostic médical.
Les médicaments sont utilisés à de si petites doses que pour pouvoir administrer la dose exacte, ils doivent être préparés de manière à être gérables. Les différents modes de préparation (comprimés, sirops, suppositoires, injectables, pommades, etc.) sont appelés formes pharmaceutiques.
Cependant, les médicaments ne sont pas seulement composés de substances médicinales, ils sont souvent accompagnés d’autres substances qui n’ont pas d’activité thérapeutique, mais qui ont un rôle pertinent. Ces substances sont celles qui permettent au médicament d’avoir une stabilité et d’être correctement conservé. Ces substances sans activité thérapeutique qui jouent un rôle très important dans la préparation, le stockage et la libération des substances médicinales sont appelées excipients, dont certains sont soumis à déclaration, tandis que les substances médicinales, qui sont celles qui ont une activité thérapeutique, sont appelées principes actifs.
Actuellement, la plupart des médicaments sont préparés par des laboratoires pharmaceutiques et, pour leur préparation et leur distribution, ils doivent être autorisés par le ministère de la santé et de la consommation sous un nom enregistré. Tous les processus liés à la recherche, à la fabrication et à la distribution sont strictement réglementés par des lois qui protègent la santé des citoyens.
A. Comment puis-je savoir quel médicament je prends ?
Lorsqu’une personne doit prendre un médicament, elle doit demander à son médecin prescripteur ou à son pharmacien pourquoi elle doit prendre ce médicament et comment elle doit le prendre. Cependant, l’emballage ou la notice du médicament contient une série d’informations qui peuvent nous aider à comprendre ce que nous prenons et comment nous pouvons l’utiliser ou le conserver.
A.1. Quelles informations les emballages des médicaments (spécialités pharmaceutiques) nous fournissent-ils ?
Outre le nom enregistré de la spécialité pharmaceutique, il existe un grand nombre d’informations imprimées sur l’extérieur de l’emballage qui peuvent être très utiles. Ces informations comprennent :
- L’ingrédient actif et la quantité qu’il contient
- Excipients qui doivent être déclarés
- laboratoire de fabrication
- Lot de fabrication et date de péremption
- Coupon-precinct dans ceux qui peuvent être financés par le système national de santé.
A.2 Quelles informations les notices nous donnent-elles ?
Qu’est-ce que c’est (composition, tant le principe actif que les excipients) ?
A quoi il sert (action et indications)
Comment utiliser le médicament (posologie) : quelle est la dose habituellement utilisée et la voie d’administration.
Avant d’utiliser le médicament (contre-indications) : dans quels cas le médicament ne doit pas être utilisé.
Avant d’utiliser le médicament (précautions) : les cas dans lesquels le médicament doit être utilisé avec prudence et si une surveillance médicale particulière est nécessaire ou des précautions particulières à respecter pendant l’utilisation. Conseils en cas de grossesse, d’allaitement, de conduite ou d’utilisation de machines.
Effets secondaires possibles : effets indésirables qui peuvent survenir pendant le traitement.
Interactions : instructions au cas où vous devriez prendre d’autres médicaments ou même des aliments, car ils peuvent provoquer des effets indésirables. Pour plus d’informations sur ces sujets, veuillez vous référer aux documents INTERACTIONS Citoyens / RITA
Intoxication : instructions dans le cas où vous avez pris plus que la quantité prescrite par votre médecin.
Stockage : instructions de stockage
En cas de doute, consultez votre médecin ou votre pharmacien.
B. Quels types de médicaments existe-t-il ?
Il existe différents types de médicaments et, par conséquent, ils ont également des classifications différentes. Ils sont souvent classés en fonction de leur activité thérapeutique, mais peuvent aussi être classés en fonction de leur accessibilité (nécessité ou non d’une ordonnance) ou en fonction de leur origine. La classification par activité thérapeutique étant très large et variée, nous les présentons selon l’accès au médicament et aussi selon l’origine, car ils peuvent vous aider à mieux connaître le médicament que vous avez entre les mains.
B.1. classification selon l’accès
Les médicaments qui nécessitent une ordonnance. L’utilisation incorrecte des médicaments pouvant avoir des conséquences graves pour la santé, les autorités sanitaires exigent que, pour être délivrée en pharmacie, une ordonnance médicale soit présentée, ce qui implique qu’un médecin a évalué la nécessité du traitement et a recommandé l’administration du médicament avec une directive spécifique (quelle dose doit être prise, à quelle fréquence et pendant combien de temps). Ils ne sont pas autorisés à faire de la publicité dans les médias. Certains de ces médicaments sont des génériques qui apparaissent lorsque le brevet du principe actif a déjà expiré et, alors, d’autres laboratoires peuvent le commercialiser, et, comme les coûts de recherche ne sont plus pris en compte, ils sont moins chers. Ces médicaments ont la même efficacité, la même sécurité et la même qualité que les médicaments originaux.
La publicité pour les médicaments. Ce sont ceux dont la publicité est autorisée par les médias et qui ne nécessitent pas d’ordonnance pour être délivrés en pharmacie. Il s’agit généralement de médicaments bien connus du public, ne présentant pas une toxicité élevée et utilisés pour soulager des symptômes mineurs (brûlures d’estomac, douleurs, fièvre, etc.). Malgré leur apparente bonté, ils restent des médicaments et doivent être pris avec précaution. Des instructions supplémentaires sont données dans la section sur l’automédication.
Médicaments à usage hospitalier. Il s’agit de médicaments qui doivent être prescrits par le service de pharmacie d’un hôpital. Ils sont généralement administrés dans le même hôpital pendant l’hospitalisation du patient, mais il existe des cas où le traitement doit être poursuivi après la sortie, à domicile. Ces spécialités sont dispensées dans les pharmacies hospitalières.
Les médicaments qui nécessitent un visa d’inspection. Il s’agit de ceux dont l’usage est restreint pour certaines maladies et qui nécessitent un contrôle supplémentaire par la Santé.
Les médicaments étrangers. Dans certains cas, si l’ingrédient actif ne se trouve pas dans notre pays, le médicament ou la substance doit être importé de l’étranger. Le ministère de la santé et de la consommation dispose d’un mécanisme permettant, si un patient a besoin de médicaments introuvables dans notre pays, de procéder à l’importation correspondante.
B.2. classification selon l’origine
Médicaments de synthèse ou de semi-synthèse. Ce sont les plus courants et ceux qui ont été élaborés dans un laboratoire pharmaceutique.
Drogues d’origine humaine. Ce sont ceux qui sont dérivés du sang, des glandes ou des tissus humains. Par exemple, les immunoglobulines, les facteurs de coagulation, etc.
Médicaments issus de plantes médicinales. Les plantes et leurs mélanges ou préparations (extraits, décuits, etc.) contiennent des principes actifs dont l’utilité thérapeutique est aussi ou plus importante que celle des médicaments synthétisés en laboratoire. Le fait qu’ils soient fabriqués à partir de plantes ne garantit pas leur innocuité, ils sont donc également soumis aux mêmes réglementations que les autres médicaments.
Radiopharmaceutiques. Il s’agit de médicaments composés d’isotopes radioactifs, qui sont utilisés à des fins thérapeutiques et diagnostiques.
Les médicaments homéopathiques. Ce sont des médicaments utilisés dans la médecine homéopathique.
Médicaments biotechnologiques. Il s’agit de ceux obtenus par des techniques de génie génétique.
Formules magistrales. Il existe une série de médicaments ou de préparations qui ne sont pas commercialisés dans notre pays et dont il est possible qu’un patient ait besoin. Ils sont préparés en pharmacie individuellement pour chaque patient selon la composition indiquée par le médecin dans l’ordonnance.
Les médicaments dérivés du sang. Il s’agit de médicaments préparés industriellement à partir de composants sanguins.
Médicaments immunologiques. Il s’agit de tous les médicaments liés aux vaccins, aux toxines et aux allergènes.
C. Excipients
Les médicaments (principes actifs), pour être administrés, doivent être préparés sous une « forme pharmaceutique » (comprimés, capsules, sirops, etc.). Lors de leur préparation, il faut ajouter des substances qui permettent de fabriquer les différentes formes pharmaceutiques, que l’on appelle des excipients. Dans certains cas, ces excipients peuvent être liés à l’apparition de problèmes chez certains patients (allergies, intolérance, etc.).
Depuis 1993, les médicaments doivent obligatoirement préciser dans la notice tous les ingrédients entrant dans leur préparation. En cas d’intolérance ou d’allergie à une substance connue, vous devez consulter la notice d’utilisation ou votre pharmacien.
Pandémies et menaces pandémiques depuis 1900
L’histoire suggère que des pandémies de grippe se sont probablement produites au cours des quatre derniers siècles au moins. Depuis 1900, trois pandémies et plusieurs menaces de pandémie ont eu lieu.
1918 : La grippe espagnole
La pandémie de grippe espagnole est la catastrophe qui sert de référence à toutes les pandémies modernes. On estime qu’environ 20 à 40 % de la population mondiale est tombée malade et que plus de 50 millions de personnes sont mortes. Entre septembre 1918 et avril 1919, environ 675 000 décès dus à la grippe sont survenus aux États-Unis seulement. De nombreuses personnes en sont mortes très rapidement. Certaines personnes qui se sentaient bien le matin sont devenues malades à midi, et étaient mortes à la tombée de la nuit. Ceux qui n’ont pas succombé à la maladie dans les premiers jours sont souvent morts de complications de la grippe (comme la pneumonie) causées par des bactéries.
L’un des aspects les plus inhabituels de la grippe espagnole était sa capacité à tuer de jeunes adultes. Les raisons de ce phénomène restent incertaines. Avec la grippe espagnole, les taux de mortalité étaient élevés chez les adultes en bonne santé ainsi que dans les groupes à haut risque habituels. Le taux d’attaque et la mortalité étaient les plus élevés chez les adultes âgés de 20 à 50 ans. La gravité de ce virus n’a pas été revue.
1957 : La grippe asiatique
En février 1957, la pandémie de grippe asiatique a été identifiée pour la première fois en Extrême-Orient. L’immunité à cette souche était rare chez les personnes âgées de moins de 65 ans, et une pandémie était prévue. Pour s’y préparer, la production de vaccins a commencé à la fin du mois de mai 1957, et les responsables de la santé ont renforcé la surveillance des épidémies de grippe.
Contrairement au virus qui a provoqué la pandémie de 1918, le virus de la pandémie de 1957 a été rapidement identifié, grâce aux progrès de la technologie scientifique. Le vaccin était disponible en quantité limitée en août 1957. Le virus est arrivé discrètement aux États-Unis, avec une série de petites épidémies au cours de l’été 1957. Lorsque les enfants américains sont retournés à l’école à l’automne, ils ont propagé la maladie dans les salles de classe et l’ont ramenée à la maison dans leur famille. Les taux d’infection étaient les plus élevés chez les écoliers, les jeunes adultes et les femmes enceintes en octobre 1957. La plupart des décès liés à la grippe et à la pneumonie sont survenus entre septembre 1957 et mars 1958. Les personnes âgées présentaient les taux de mortalité les plus élevés.
En décembre 1957, le pire semblait être passé. Cependant, en janvier et février 1958, il y a eu une autre vague de maladie chez les personnes âgées. C’est un exemple de la « deuxième vague » d’infections qui peut se développer lors d’une pandémie. La maladie infecte d’abord un groupe de personnes, les infections semblent diminuer, puis les infections augmentent dans une autre partie de la population. Bien que la pandémie de grippe asiatique n’ait pas été aussi dévastatrice que la grippe espagnole, environ 69 800 personnes sont mortes aux États-Unis.
1968 : La grippe de Hong Kong
Au début de 1968, la pandémie de grippe de Hong Kong a été détectée pour la première fois à Hong Kong. Les premiers cas aux États-Unis ont été détectés dès le mois de septembre de cette année-là, mais la maladie ne s’est pas généralisée aux États-Unis avant décembre. Les décès dus à ce virus ont atteint un pic en décembre 1968 et janvier 1969. Les personnes âgées de plus de 65 ans étaient les plus susceptibles de mourir. Le même virus est revenu en 1970 et 1972. Le nombre de décès entre septembre 1968 et mars 1969 pour cette pandémie était de 33 800, ce qui en fait la pandémie la plus bénigne du 20e siècle.
Il peut y avoir plusieurs raisons pour lesquelles moins de personnes sont mortes de ce virus aux États-Unis. Tout d’abord, le virus de la grippe de Hong Kong était similaire à certains égards au virus de la grippe asiatique qui a circulé entre 1957 et 1968. Des infections antérieures par le virus de la grippe asiatique ont pu conférer une certaine immunité contre le virus de la grippe de Hong Kong, ce qui a pu contribuer à réduire la gravité de la maladie pendant la pandémie de Hong Kong. Deuxièmement, au lieu de culminer en septembre ou en octobre, comme lors des deux pandémies précédentes, cette pandémie n’a pris de l’ampleur qu’à l’approche des vacances scolaires de décembre. Comme les enfants étaient à la maison et ne se contaminaient pas entre eux à l’école, le taux de maladie grippale chez les écoliers et leurs familles a diminué. Troisièmement, les personnes malades ont pu bénéficier de meilleurs soins médicaux et d’antibiotiques plus efficaces contre les infections bactériennes secondaires.
1976 : La menace de la grippe porcine
Lorsqu’un nouveau virus est identifié pour la première fois à Fort Dix, on le qualifie de « grippe meurtrière ». Les experts sont extrêmement inquiets car on pense que le virus est lié au virus de la grippe espagnole de 1918. La crainte qu’une pandémie majeure puisse balayer le monde a conduit à une campagne de vaccination massive aux États-Unis. En fait, le virus, appelé plus tard « grippe porcine », n’a jamais quitté la région de Fort Dix. Des recherches sur le virus ont montré par la suite que s’il s’était propagé, il aurait probablement été beaucoup moins mortel que la grippe espagnole.
1977 : Menace de la grippe russe
En mai 1977, des virus de la grippe A/H1N1 isolés dans le nord de la Chine se sont rapidement propagés et ont provoqué une maladie épidémique chez les enfants et les jeunes adultes (< 23 ans) dans le monde entier. Le virus de 1977 était similaire aux autres virus A/H1N1 qui avaient circulé avant 1957. (En 1957, le virus A/H1N1 a été remplacé par les nouveaux virus A/H2N2). En raison de la date d’apparition de ces virus, les personnes nées avant 1957 étaient susceptibles d’avoir été exposées aux virus A/H1N1 et d’avoir développé une immunité contre les virus A/H1N1. Par conséquent, lorsque le A/H1N1 est réapparu en 1977, de nombreuses personnes âgées de plus de 23 ans disposaient d’une certaine protection contre le virus et ce sont principalement des personnes plus jeunes qui sont tombées malades à la suite d’infections par le A/H1N1. En janvier 1978, le virus s’était répandu dans le monde entier, y compris aux États-Unis. Comme la maladie s’est manifestée principalement chez les enfants, cet événement n’a pas été considéré comme une véritable pandémie. Le vaccin contenant ce virus n’a pas été produit à temps pour la saison 1977-78, mais le virus a été inclus dans le vaccin de 1978-79.
1997 : Menace de grippe aviaire
Les » menaces » de pandémie les plus récentes ont eu lieu en 1997 et 1999. En 1997, au moins quelques centaines de personnes ont été infectées par le virus de la grippe aviaire A/H5N1 à Hong Kong et 18 personnes ont été hospitalisées. Six des personnes hospitalisées sont décédées. Ce virus était différent car il est passé directement des poulets aux humains, sans avoir été modifié par l’infection de porcs comme hôte intermédiaire. En outre, bon nombre des maladies les plus graves sont survenues chez de jeunes adultes, comme celles causées par le virus de la grippe espagnole de 1918. Pour empêcher la propagation de ce virus, tous les poulets (environ 1,5 million) de Hong Kong ont été abattus. La grippe aviaire ne se transmet pas facilement d’une personne à l’autre et, après l’abattage des volailles, aucune nouvelle infection humaine n’a été constatée.
En 1999, un autre nouveau virus de la grippe aviaire – A/H9N2 – a été découvert et a provoqué des maladies chez deux enfants à Hong Kong. Bien que ces deux virus n’aient pas déclenché de pandémies, leur présence continue chez les oiseaux, leur capacité à infecter les humains et la capacité des virus de la grippe à évoluer et à devenir plus transmissibles entre les personnes constituent une préoccupation constante.
Dans un monde en constante évolution, l’investissement dans la santé et le bien-être est plus que jamais une priorité pour les personnes qui vivent plus longtemps, en meilleure santé et de manière plus active. Cette évolution s’accompagne d’une demande croissante de diverses procédures médicales cosmétiques chirurgicales et non chirurgicales visant à améliorer l’apparence et le bien-être général.
En 2008, plus de 10 millions d’interventions de médecine esthétique ont été réalisées. Quatre-vingt-trois pour cent de ces procédures étaient non chirurgicales . Depuis 1997, les procédures chirurgicales ont augmenté de 80 % et les procédures non chirurgicales de 233 %. Quatre-vingt-douze pour cent des procédures ont été pratiquées sur des femmes. Les cinq principales procédures cosmétiques non chirurgicales en 2008 étaient les injections de toxine botulique (Botox) (2 464 123 procédures), l’épilation au laser (1 280 964 procédures), les traitements de comblement dermique à l’acide hyaluronique (1 262 848 procédures), les peelings chimiques (591 808 procédures) et le resurfaçage de la peau au laser (570 880 procédures). La procédure la plus populaire chez les personnes de moins de 35 ans était l’épilation au laser, tandis que la procédure la plus populaire chez les personnes de plus de 35 ans était les injections de toxine botulique. En 2008, les Américains ont dépensé près de 11,8 milliards de dollars en procédures cosmétiques.
Vieillissement de la population
À l’heure actuelle, les baby-boomers – nés entre 1946 et 1964 – sont les consommateurs les plus puissants dans le monde des traitements esthétiques et cosmétiques. Ils sont plus nombreux chaque année à dépenser des millions pour des procédures esthétiques et cosmétiques. Les baby-boomers représentent désormais 51 % de la population totale, 12 000 personnes atteignant la cinquantaine chaque jour (une toutes les 8 secondes). Cette tendance va se poursuivre, puisque le nombre d’Américains âgés de plus de 55 ans augmentera de 60 % au cours des 20 prochaines années.
Processus de vieillissement du visage
En vieillissant, notre peau mûrit (vieillissement chronologique). Ce processus est généralement accéléré par un phénomène connu sous le nom de photovieillissement. Le photovieillissement désigne le vieillissement prématuré dû à l’exposition au soleil, au tabagisme et aux prédispositions génétiques. Une peau saine est définie comme une peau lisse, ferme, éclatante, exempte d’imperfections et de lésions vasculaires, et gorgée d’humidité naturelle. Une peau malsaine est définie comme une peau irrégulière, tachetée de pigments, de faible tonicité et élasticité (mince), coriace, terne et couverte de taches de vieillesse, de télangiectasies, de ridules et de rides. Ces changements indésirables sont provoqués par la gravité et les dommages cumulatifs causés à l’ADN, au collagène et aux membranes cellulaires par les radicaux libres produits par le métabolisme cellulaire normal, les éléments environnementaux et l’exposition au soleil.
Depuis des siècles, nous nous efforçons de ralentir le processus de vieillissement afin de paraître et de nous sentir plus jeunes. Le processus de rajeunissement du visage vise à atteindre les objectifs suivants.
– inverser les dommages causés par le soleil et réduire les signes du vieillissement (lésions vasculaires et pigmentaires)
– Renouveler et reconditionner les cellules de la peau pour qu’elles paraissent plus jeunes et fonctionnent plus efficacement afin de maintenir l’apparence de la jeunesse (peau lisse).
– Détendre les muscles hyperactifs à l’origine des rides
– Remplacer le volume perdu
– Resserrer la peau relâchée et lâche
– Stimuler la production de collagène dermique
Au cours de la dernière décennie, de nombreux progrès ont été réalisés dans le domaine du rajeunissement facial non invasif. La liste des techniques non invasives de rajeunissement du visage s’est considérablement allongée en réponse à la demande des baby-boomers vieillissants pour des procédures alliant sécurité, efficacité, prévisibilité et, bien sûr, un temps d’arrêt minimal. Les techniques non invasives de rajeunissement du visage suivantes sont les plus pratiquées et les plus demandées :
– Soins cosméceutiques de la peau
– Microdermabrasion et infusion dermique
– Peelings chimiques
– rajeunissement par photofacial (lumière intense pulsée ou IPL)
– Traitement au laser/IPL des poils, veines, lésions pigmentées, acné et tatouages.
– Resurfaçage au laser ablatif (dioxyde de carbone, grenat d’erbium:yttrium-aluminium)
– Thérapies à base de lumière (par exemple, photomodulation par radiofréquence [RF], diodes électroluminescentes [LED], dispositifs infrarouges [IR], resurfaçage fractionné).
– Resurfaçage cutané non ablatif/fractionné
– Raffermissement cutané non ablatif/fractionné (RF, IR)
– Resurfaçage cutané ablatif/fractionné
– Thérapie photodynamique (PDT)
– Sclérothérapie
– Injections de toxine botulique
– Traitements de comblement dermique
Plus récemment encore, les médecins esthétiques ont commencé à combiner les techniques de rajeunissement afin d’obtenir des résultats meilleurs et plus durables. En fonction des préoccupations et des objectifs du patient, la plupart des procédures de rajeunissement du visage peuvent être réalisées de concert pour offrir aux patients d’excellents résultats durables. En effet, lorsqu’elles sont combinées, ces procédures offrent des résultats bien supérieurs à ceux obtenus par une seule procédure.
Il ne fait aucun doute que la médecine esthétique est le domaine le plus passionnant et le plus en expansion de la médecine actuelle. Compte tenu de cette croissance stupéfiante, il est plus important que jamais pour les prestataires de soins de rechercher constamment des opportunités de formation pour se tenir au courant des récentes avancées technologiques et des nouvelles procédures en médecine esthétique. Cette section du texte donne un aperçu des procédures de rajeunissement esthétique les plus populaires et les plus recherchées disponibles aujourd’hui. Les personnes qui souhaitent se lancer dans le domaine de la médecine esthétique sont vivement encouragées à suivre une formation clinique pratique intensive auprès d’un médecin esthétique expérimenté.
Grâce à ces conseils clés, vous pouvez obtenir la fermeté de vos seins que vous avez recherchée en chirurgie esthétique. Si vous voulez accélérer votre rétablissement après une mastopexie (du grec mastos, qui signifie « sein », et pexia, qui signifie « placer »), il est important que vous suiviez les instructions que votre chirurgien vous a données : bien qu’actuellement l’opération pour remonter les seins soit très contrôlée et que le rétablissement soit généralement rapide et sans complications, avec une période postopératoire plus attentive vous pouvez accélérer le retour à la routine. Nous vous disons comment cela se passera et ce que vous pouvez faire pour l’accélérer.
Comme vous le savez, la mastopexie consiste à remonter les seins qui, pour diverses raisons, ont perdu de leur fermeté et sont tombants et lâches. L’opération repositionne les seins tombants dans une position plus naturelle et l’excès de peau est également retiré. L’objectif est de redonner de la fermeté aux seins, sans leur donner un aspect artificiel.
L’opération redonne aux seins affaissés leur fermeté perdue, en éliminant l’excès de peau.
La mastopexie est une intervention sans risque, qui est réalisée en ambulatoire et sous anesthésie locale, dans la plupart des cas, de sorte que le patient rentre chez lui quelques heures après l’intervention. C’est à ce moment-là qu’une attention particulière doit être apportée pour que l’opération d’affaissement des seins donne des résultats optimaux et dans les plus brefs délais.
COMMENT ACCÉLÉRER LA RÉCUPÉRATION D’UNE MASTOPEXIE ?
Laissez les seins tombants derrière vous, conseils après une mastopexie. Pour accélérer le rétablissement d’une intervention visant à redonner aux seins tombants leur position naturelle, voici les conseils que vous devez garder à l’esprit dans la période postopératoire.
1. PORTEZ UN SOUTIEN-GORGE SANS ARMATURE JOUR ET NUIT.
Après le lifting des seins, il est très important que vos seins restent soutenus par un soutien-gorge pendant au moins un mois après l’opération. Après l’opération, des bandages élastiques sont appliqués pour protéger les plaies, qui sont généralement retirés quelques semaines plus tard. En plus de ces bandages, le sein doit toujours être protégé par un soutien-gorge. Les points de suture sont retirés environ trois semaines après la mastopexie.
2. SOYEZ PATIENT AVEC LE GONFLEMENT DES SEINS.
Après ce type d’intervention, les seins sont évidemment gonflés, plus sensibles et douloureux. En principe, il n’y a pas lieu de s’inquiéter de ce gonflement : il est normal et disparaîtra progressivement. Ne vous inquiétez pas si cette situation perdure pendant 2 ou 3 mois. Quant à la sensibilité du sein, elle se rétablit plus rapidement. Après 3 à 5 semaines, vous constaterez que vous avez retrouvé votre sensibilité antérieure.
3. PRENDRE SOIN DE LA CICATRICE
La mastopexie laisse des cicatrices sous le sein en forme de « T », de « J » ou de « L » inversé, ainsi qu’autour de l’aréole. Vous devez prendre soin de toutes ces zones pour qu’elles guérissent le mieux possible. Il faut notamment veiller à ne pas mouiller la zone de la cicatrice jusqu’à ce que le pansement compressif soit retiré. Ensuite, il faut surveiller la bonne cicatrisation, en principe, qu’elle ne suinte pas et n’ait pas une couleur rougeâtre. Si l’un de ces symptômes apparaît, il est important de consulter un médecin.
4. SE REPOSER ET NE PAS PORTER DE POIDS
Après l’opération de lifting des seins, il est important que vous vous reposiez. Il est généralement recommandé un repos quasi absolu pendant environ 48 heures après l’opération de mastopexie. Et après cette période, vous devez continuer à faire attention à ne pas porter trop de poids. Il est même préférable de ne pas lever les bras ni de conduire pendant les deux premières semaines.
5. DORMIR SUR LE DOS
Un autre conseil important est de ne pas dormir sur le ventre pendant les premiers mois suivant la mastopexie. Dans cette position, une pression est exercée sur les seins et peut causer des dommages aux cicatrices, ce qui fait que leur évolution est plus lente et reste visible plus longtemps.
Vous avez subi une intervention appelée « augmentation mammaire ». Elle est également connue sous le nom de mammoplastie d’augmentation. Cette chirurgie permet d’augmenter la taille et d’améliorer la forme des seins d’une femme. Une femme peut opter pour cette procédure pour les raisons suivantes :
- Augmentation de la taille des seins
- Corriger une réduction de la taille des seins après une grossesse.
- Pour compenser une différence de taille de poitrine
- Reconstruction mammaire après une chirurgie du sein ou une mastectomie
Voici ce qu’il faut faire après cette opération d’implantation.
Récupération et activités après l’opération
- Ne levez pas les bras au-dessus du niveau des seins jusqu’à ce que votre chirurgien ou votre prestataire de soins vous dise que vous pouvez le faire. Cela empêche les implants de se déplacer.
- Vous ne devez pas soulever, pousser ou tirer des objets pesant plus de 5 kg pendant au moins 5 à 7 jours, ou selon les instructions de votre chirurgien.
- Dormez sur le dos. Utilisez des oreillers pour maintenir le haut de votre corps surélevé.
- Ne conduisez pas avant que votre chirurgien ne vous dise que vous pouvez le faire en toute sécurité.
- Ne fumez pas avant l’opération de chirurgie esthétique. Fumer réduit le flux sanguin vers la peau et les mamelons et augmente le risque de complications liées à la cicatrisation. La nicotine, quelle que soit sa source (cigarettes, e-cigarettes, patchs ou tabac à mâcher), ralentit la guérison.
Autres soins à domicile
- Si vous fumez, demandez de l’aide pour arrêter. Rejoignez un groupe de désaccoutumance au tabac pour améliorer vos chances d’arrêter de fumer.
- Sachez que le gonflement de vos seins peut durer de 3 à 5 semaines. Discutez avec votre chirurgien des moyens de contrôler le gonflement. Suivez les instructions comme indiqué.
- Mettez le soutien-gorge ou le bandage spécial qui vous a été remis avant votre sortie de l’hôpital et suivez les instructions de votre chirurgien. Vous devez vous attendre à porter le soutien-gorge ou l’écharpe 24 heures sur 24 pendant environ 3 à 4 semaines, ou selon les instructions. Vous pouvez l’enlever lorsque vous vous douchez à partir du troisième jour après l’opération, ou selon les instructions.
- Lavez soigneusement votre incision. Séchez-le en le tapotant. N’appliquez pas de lotions, d’huiles ou de crèmes.
- Ne trempez pas la plaie dans une baignoire avant qu’elle ne soit complètement fermée. Cela peut permettre aux bactéries de pénétrer et de provoquer une infection.
Un bandage ou un pansement sera placé sur vos incisions. Demandez à votre chirurgien comment entretenir le pansement. Vos points de suture peuvent se dissoudre d’eux-mêmes. Ils peuvent aussi être retirés lors d’une visite de suivi. Si vous avez de petites bandes adhésives blanches sur vos incisions, ne les retirez pas. Ils se décolleront d’eux-mêmes.
Si nécessaire, prenez rendez-vous pour faire enlever les points de suture ou les agrafes dans les 7 à 10 jours.
Utilisez vos médicaments exactement comme indiqué.
Visites de suivi
Prévoyez une visite de suivi avec votre chirurgien ou votre prestataire de soins de santé, selon les instructions.
Quand devez-vous appeler votre prestataire de soins ?
Appelez immédiatement votre prestataire de soins si vous remarquez l’un des symptômes suivants :
- Difficulté à respirer
- Essoufflement graduel ou soudain, qui s’aggrave.
- Douleur thoracique soudaine
- Fièvre supérieure à 38 °C (100,4 °F), ou selon les instructions de votre médecin.
- Refroidissements
- Saignement ou écoulement à travers le soutien-gorge spécial ou le bandage
- Douleur qui n’est pas soulagée par les analgésiques prescrits ; douleur accrue avec ou sans activité.
- Une douleur, un gonflement ou une ecchymose plus importants dans un sein que dans l’autre.
- Rougeur ou chaleur des sinus au toucher
- Gonflement rapide d’une zone ou d’un sein
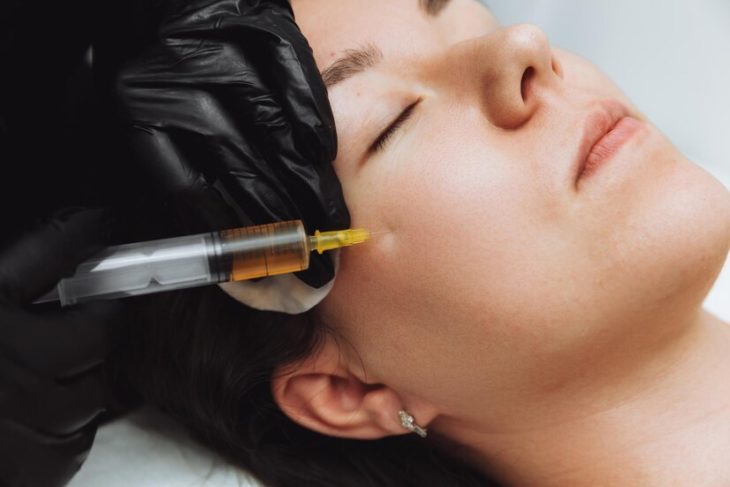
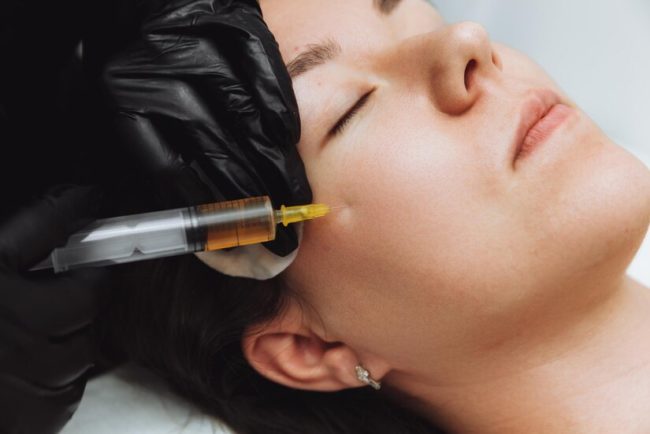
Les injections d’acide hyaluronique, un service de plus en plus à la mode :
L’acide hyaluronique change la donne dans le domaine des soins de la peau, et Un cabinet de chirurgie esthétique pour injection Acide hyaluronique visage a fait œuvre de pionnier en créant un sérum à base d’acide hyaluronique à la pointe de l’industrie. Si vous ne connaissez pas cet ingrédient révolutionnaire pour les soins de la peau, sachez qu’il est basé sur une substance produite par votre propre peau.
QUESTIONS FRÉQUEMMENT POSÉES SUR L’ACIDE HYALURONIQUE
C’est pourquoi il est si bien toléré et particulièrement apte à maintenir l’hydratation de votre peau. L’acide hyaluronique est un agent hydratant qui donne à la peau une apparence plus saine. Voici quelques-unes des questions les plus fréquemment posées par des clients au sujet du sérum d’acide hyaluronique :
- QU’EST-CE QUE L’ACIDE HYALURONIQUE ? L’acide hyaluronique est une substance que votre corps produit naturellement pour aider à lubrifier les articulations, la peau, les tissus conjonctifs et les muscles. Dans les soins de la peau, il est utilisé pour repulper la peau en attirant l’humidité bénéfique dans la barrière cutanée. Les molécules d’acide hyaluronique peuvent contenir 1 000 fois leur poids moléculaire en eau, ce qui en fait des attracteurs d’humidité par excellence. Utilisé dans un sérum ou une crème hydratante, l’acide hyaluronique rendra votre peau plus souple et plus lisse en retenant les molécules d’eau dans la peau. De plus, pour les peaux vieillissantes, l’acide hyaluronique rend les rides et ridules moins visibles. Il est également utilisé depuis des années pour aider à la cicatrisation des plaies. C’est pourquoi de nombreuses personnes l’utilisent comme ingrédient de soins anti-âge, soit par voie topique, soit dans un produit de comblement dermique, car la peau paraît plus éclatante et plus jeune. La peau déshydratée n’est plus un problème lorsque l’on utilise l’acide hyaluronique, car il améliore considérablement l’aspect de la peau.
- COMMENT L’ACIDE HYALURONIQUE PEUT-IL AMÉLIORER MA PEAU ? Le meilleur atout de l’acide hyaluronique est qu’il contient 1 000 fois son poids en eau, ce qui lui confère l’incroyable capacité d’attirer l’humidité dans votre peau. En l’utilisant quotidiennement, votre peau sera plus hydratée, plus souple et plus jeune. Éclatante et Énergisée. Il améliore la texture de votre peau à bien des égards. Il est idéal lorsqu’il est associé à un produit à base de vitamine C ou à des masques hebdomadaires en feuilles. Vous constaterez que l’apparence des rides est également atténuée, car lorsque la peau est parfaitement hydratée, ces rides gênantes ne sont pas aussi visibles. L’utilisation régulière d’un sérum à base d’acide hyaluronique permet donc d’obtenir une apparence plus jeune.
- CE SÉRUM CONVIENT-IL AUX PEAUX SENSIBLES ?
Oui ! L’acide hyaluronique étant une substance naturellement produite par votre corps, vous constaterez que même les peaux les plus sensibles peuvent tolérer l’acide hyaluronique. L’acide hyaluronique est très doux pour la peau, alors ne vous laissez pas tromper par le fait qu’il est classé comme un « acide ». Tous les types de peau peuvent bénéficier de l’utilisation du sérum à l’acide hyaluronique pur avec un cabinet de chirurgie esthétique pour injection Acide hyaluronique visage . Les peaux grasses, normales et très sèches sont concernées. Les peaux grasses ont besoin d’acide hyaluronique pour équilibrer la surproduction de sébum produite sous une surface déshydratée. Le sérum à l’acide hyaluronique corrige ce déséquilibre. - L’ACIDE HYALURONIQUE PEUT-IL PROVOQUER DE L’ACNE ? Comme la peau produit naturellement de l’acide hyaluronique, c’est un ingrédient actif très bien toléré lorsqu’il est utilisé dans différents types de soins de la peau. Tous les types de peau, des plus grasses aux plus sèches, même les peaux à tendance acnéique, peuvent bénéficier des résultats que l’acide hyaluronique apportera à leur routine de soins. L’acide hyaluronique est considéré comme un ingrédient non comédogène, ce qui signifie qu’il n’obstrue pas les pores à la surface de la peau, contribuant ainsi à aggraver les problèmes d’acné.
- L’ACIDE HYALURONIQUE PERMET-IL DE SE DÉBARRASSER DES TACHES BRUNES OU DES TACHES DE VIEILLESSE ? Comme l’acide hyaluronique favorise le renouvellement des cellules de la peau, vous constaterez que les taches sombres, les taches de soleil, les taches de vieillesse ou tout autre type d’hyperpigmentation, en particulier celles qui sont causées par des facteurs externes, s’estomperont avec le temps. Soyez patient car la plupart des produits de soins de la peau nécessitent au moins 8 à 12 semaines pour apporter des changements notables à votre peau. Cependant, votre peau sera instantanément plus hydratée et plus souple après chaque utilisation d’un sérum à l’acide hyaluronique.
- PEUT-ON UTILISER L’ACIDE HYALURONIQUE PENDANT LA GROSSESSE ? Il est généralement admis que l’acide hyaluronique est un ingrédient de soin sûr à utiliser pendant la grossesse, de la tête aux pieds. Gardez à l’esprit qu’il est toujours préférable de consulter votre médecin pendant votre grossesse au sujet de tout ingrédient de soin de la peau que vous utilisez. Comme il améliore l’hydratation de la peau, il peut être très bénéfique pour les femmes enceintes et peut aider à prévenir les vergetures en gardant la peau hydratée et infusée d’eau.
- L’ACIDE HYALURONIQUE A-T-IL DES EFFETS SECONDAIRES ? D’une manière générale, l’acide hyaluronique est un ingrédient très sûr et naturel à utiliser dans les soins de la peau. Lorsqu’il est utilisé comme indiqué en application locale sur la peau, même à des concentrations élevées, il est très peu probable qu’il provoque des réactions indésirables dont il faut s’inquiéter. Cela est d’autant plus vrai que l’acide hyaluronique est une substance produite par notre propre corps. Une véritable réaction allergique à l’acide hyaluronique est extrêmement rare, mais elle produirait des effets secondaires tels que des rougeurs, des démangeaisons et des gonflements. Il est toujours recommandé d’effectuer un « test épicutané » avant d’essayer un nouveau soin pour la peau. Il s’agit généralement de frotter une quantité de produit de la taille d’un petit pois sur l’intérieur du bras pour voir s’il y a une quelconque réaction indésirable.
- Site à voir pour en savoir plus : https://drsmarrito.ch/medecine-esthetique/injection-acide-hyaluronique/
L’art de l’anamnèse en médecine – 5 conseils pour une meilleure anamnèse
L’un des premiers aphorismes que vous entendrez au cours de votre formation médicale est qu' »une anamnèse soigneuse permet de poser un diagnostic dans 80 % des cas ». Bien que cela dépende évidemment du contexte, votre capacité à recueillir une anamnèse précise et pertinente est l’outil de diagnostic le plus puissant de votre arsenal en tant que médecin. Même si on écrit ces lignes pendant la pandémie de COVID, où les rencontres cliniques sont remplacées par des consultations de télésanté, il n’a jamais été aussi important pour nos patients de bien connaître leurs antécédents.
L’anamnèse est essentielle dans la plupart des domaines de la médecine (oui, même en radiologie, la plainte numéro un est que l’on ne fournit pas assez d’anamnèse clinique avec la demande d’imagerie !) Dans une spécialité de formation, la neurologie, une anamnèse précise peut faire la différence entre un épisode syncopal et une crise d’épilepsie ; entre être admis à l’hôpital pour subir des tests inutiles et invasifs et pouvoir rentrer chez soi avec le traitement adéquat. On a vu trop de patients se présenter à nouveau avec des résultats catastrophiques à la suite de diagnostics manqués qui auraient pu être évités par une anamnèse plus diligente lors d’une rencontre clinique antérieure. L’anamnèse est une compétence que vous continuerez à affiner tout au long de votre carrière en jonglant constamment avec les priorités apparemment concurrentes que sont l’exactitude et l’efficacité. Pour vous guider dans cette démarche, on vous propose ces conseils clés pour la prochaine fois que l’on vous demandera de voir un patient aux urgences, dans un service ou dans une clinique.
1. Engagez le dialogue avec le patient et mettez-vous à l’aise
La première impression compte et peut influencer la trajectoire de l’anamnèse et de la consultation. Présentez-vous en indiquant votre nom et votre fonction. Souriez et essayez de communiquer chaleur et attention. Assurez-vous que le patient est à l’aise – offrez-lui un oreiller ou une couverture s’il en a besoin. Tout aussi important, assurez-vous d’être confortable. Tirez une chaise et mettez-vous au niveau des yeux du patient si possible. Ces petits gestes indiquent au patient que vous avez du temps à lui consacrer, ce qui l’encourage à fournir des informations importantes. Personnellement, on trouve que on est moins susceptible de me précipiter dans l’anamnèse si on est assis.
2. Préparez le terrain
Expliquez au patient la raison de votre présence : « On est ici pour obtenir des informations sur votre douleur thoracique ». Si vous prévoyez de recevoir des appels ou d’être bipé, dites-le-lui dès le départ : « On tient à vous informer à l’avance que on est de garde en cas d’urgence à l’hôpital et qu’il se peut que on doit répondre au téléphone ou à un téléavertisseur pendant la discussion ». Il est incroyable de constater à quel point vos patients peuvent être plus tolérants face à ces interruptions lorsque vous les prévenez à l’avance.
3. Établissez un rapport
Bien que le rapport dépende de l’ensemble de votre interaction avec le patient, on prend une minute environ au début pour établir un lien humain avec le patient. Cela peut sembler décourageant pour certains, mais en fait, cela peut être très simple. Un bon point de départ consiste généralement à prendre d’abord une partie de l’histoire sociale. Par exemple : « Que faites-vous comme travail ? » ou « Que faisiez-vous auparavant comme travail ? » Ces informations sont très utiles pour établir une base de référence cognitive et éducative (qui peut vous aider à lancer le reste de la discussion), mais surtout, elles peuvent révéler des intérêts communs. En tout cas, cela vous rappelle que vous vous adressez à un être humain avec ses propres compétences, connaissances et expériences de vie.
4. Laissez d’abord parler le patient
Dans une étude de référence analysant 74 consultations médicales, Beckman et Frankel (1984) ont constaté que le fait d’interrompre un patient au début de son exposé et de revenir rapidement à une question fermée empêchait souvent le patient de révéler des informations pertinentes . En revanche, ils ont constaté que si un médecin permettait au patient de terminer sa déclaration préliminaire, davantage de questions médicales étaient soulevées et les problèmes tardifs étaient réduits. Pour ceux qui sont pressés par le temps, il est intéressant de noter que les patients autorisés à terminer leur déclaration préliminaire sans être interrompus ont souvent pris moins d’une minute, et aucun n’a pris plus de 150 secondes. En accordant ce temps au patient, vous lui donnez le sentiment d’avoir été entendu, après quoi vous pouvez l’orienter vers les aspects pertinents de l’histoire. C’est également le moment de dresser une liste de contrôle des questions que vous devez vous assurer d’aborder dans l’anamnèse et c’est l’occasion de demander au patient quelle est sa principale priorité afin de vous assurer de l’aborder.