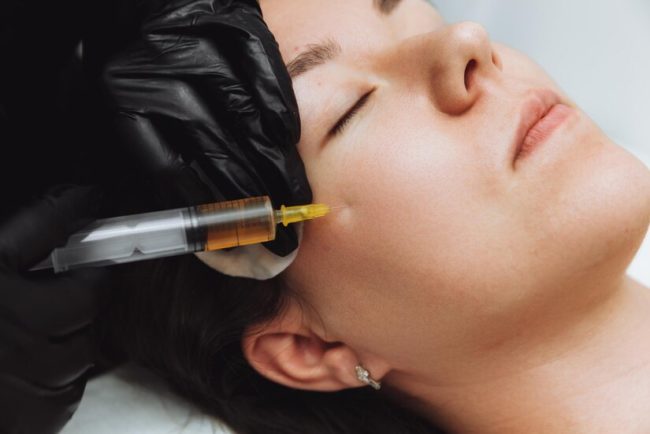
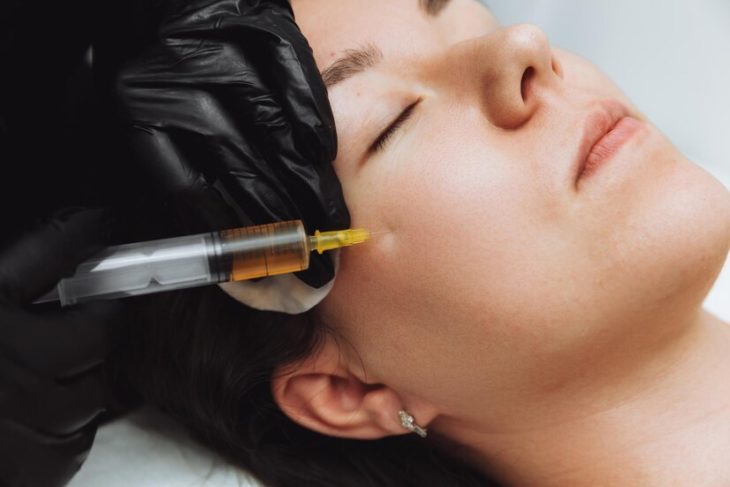
Historique de la chirurgie esthétique
La ferme conviction de beaucoup de gens que la chirurgie plastique est une invention de notre époque rassasiée tombe en poussière lorsqu’elle est confrontée aux faits. De tout temps, depuis que l’homme a commencé à se réaliser, il n’a pas voulu se distinguer de la […]
Chirurgie esthétique
C’est quoi l’hyperplasie adipeuse paradoxale en Suisse?
La définition médicale est décomposée en termes non médicaux : Adipose signifie tissu adipeux Hyper signifie élevé, au-delà ou excessif et plasia signifie croissance ou multiplication cellulaire. L’hyperplasie signifie donc une augmentation ou un excès du nombre de cellules ou de la quantité de tissu. […]
Uncategorized
Conseils utiles pour la grossesse en Suisse
Il est important de prendre soin de votre bébé, même avant sa naissance. Vous pouvez le faire en adoptant un mode de vie sain et en vous rendant chez le médecin pendant votre grossesse. C’est ce qu’on appelle les soins prénataux. Vous avez plus de […]
Uncategorized
Comment se passent les visites de contrôle après une augmentation mammaire ?
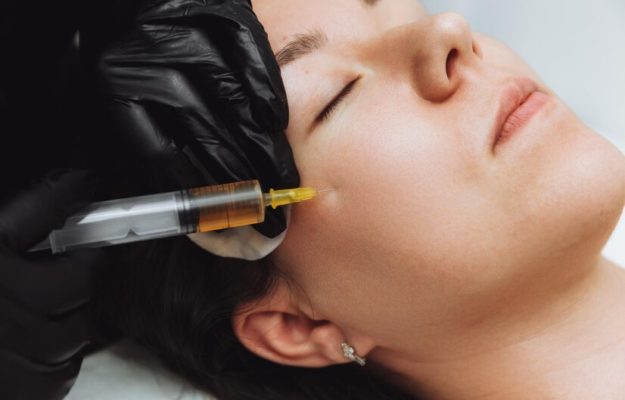



Petite histoire d’Augmentation mammaire Paris
Récemment, la FDA a approuvé le nouveau gel de silicone cohésif à haute résistance de Sientra (gomme d’ours est un nom que les patientes ont créé en raison du toucher et de la texture de l’implant) pour implant mammaire à usage cosmétique. Bien qu’il […]
Médecine esthétique
Récemment, la FDA a approuvé le nouveau gel de silicone cohésif à haute résistance de Sientra (gomme d’ours est un nom que les patientes ont créé en raison du toucher et de la texture de l’implant) pour implant mammaire à usage cosmétique. Bien qu’il s’agisse encore techniquement d’un dispositif d’implantation en silicone, sa formule brevetée et stable a la remarquable capacité de conserver sa forme, même si l’enveloppe extérieure a été endommagée. De plus, la marque d’implants Sientra offre aux patientes la forme la plus naturelle et la simulation la plus précise possible du tissu mammaire réel.
Ces nouveaux implants ont rapidement obtenu le titre non officiel d' »implants gingivaux d’ours » par les patients. Le nom évoque peut-être une illustration inhabituelle, mais elle est tout à fait appropriée : le gel cohésif à haute résistance qui constitue l’implant peut conserver sa forme, même si le dispositif d’implantation est coupé en deux. Tout comme son homonyme l’indique, il est beaucoup plus ferme et plus stable que ses alternatives salines et silicones liquides.
L’histoire de la prothèse mammaire et sa réglementation a pour protagonistes les fabricants de ces dispositifs et la Food and Drug Administration (FDA) des États-Unis. Mais il y a aussi d’autres acteurs dans cette histoire comme les juristes, les médias, Wall Street, les groupes d’intérêt public, le Congrès et sans doute les médecins en chirurgie plastique.
1895-1975
Czerny, pionnière dans la chirurgie d’augmentation mammaire.
Depuis 1895, Czerny, un chirurgien tchèque, a enregistré la première description d’une chirurgie d’augmentation mammaire, un nombre infini de techniques ont tenté de satisfaire les désirs des femmes, que ce soit pour augmenter, réduire ou reconstruire leurs seins. Parmi ces efforts, on peut citer les injections de cire de paraffine et de silicone libre au XXe siècle, pratique désastreuse qui a entraîné de nombreux problèmes de migration ou de fuite et d’embolisation, avec pour conséquence la formation de granulomes dans le thorax.
Il convient également de mentionner la pose d’éponges en polymères plastiques, une technique qui a été abandonnée en raison des nombreux problèmes d’infections, de contractures et de croissance tissulaire qui ont empêché l’enlèvement futur de ce type de prothèses.
C’est en 1962 que les chirurgiens Cronin et Gerow ont réussi à implanter un dispositif contenant du gel de silicone dans un revêtement en élastomère de silicone. Le patient qui l’a reçu était Timmie Jean Lindsay. Ce prototype est considéré comme le précurseur de la chirurgie des implants mammaires et a été fabriqué commercialement par Dow Corning en 1963. Ce produit était exempté de la réglementation de la FDA puisqu’il était considéré comme un instrument médical et non comme un médicament.
1976-1990
En 1976, avec la réforme de la Medical Devices Act par le Congrès des États-Unis, les prothèses mammaires ont cessé d’être exemptées de la réglementation de la FDA. Malgré la recommandation initiale du groupe d’experts de la FDA sur les dispositifs de chirurgie plastique de considérer les implants comme des produits de classe II, c’est-à-dire soumis à des contrôles généraux, en 1982, la FDA a pris la décision juridique et proposé la classification de ces produits en classe III, c’est-à-dire subordonnée à la démonstration de leur sécurité et efficacité avant leur mise en marché.
Parallèlement, les chirurgiens et les patientes commençaient à découvrir les excellents résultats à long terme de la chirurgie d’augmentation mammaire par implants de nouvelle génération.
De mauvaises expériences de contractures capsulaires ont conduit à de nombreuses réinterventions qui ont révélé un taux de rupture des implants qu’ils ne s’attendaient pas à voir aussi élevé. De nombreux patients insatisfaits de l’échec d’une prothèse ont exprimé le besoin d’une nouvelle intervention chirurgicale. Certains l’ont exprimé légalement et la première poursuite a été intentée en 1977, dans laquelle une femme de Cleveland qui s’est fait rompre ses implants a obtenu 170 000 $ en compensation de la douleur et des souffrances causées par la nécessité de faire enlever les implants.
Saviez-vous qu’avec BonoMédico, vous pouvez vous adresser à plus de 2 500 spécialistes pour seulement 39€ par consultation ? Pas de frais mensuels, vous ne payez que si vous allez chez le médecin. Voyez ici comment cela fonctionne.
Plus tard, en 1984, une autre poursuite a été intentée contre Dow Corning. Ce procès a été intenté sur la base d’une mauvaise interprétation des données des études internes de Dow et le patient a été indemnisé à hauteur de 1,7 million de dollars. Cette affaire a attiré l’attention des médias, notamment en raison de la remise en question de la sécurité des implants.
Les chirurgiens plasticiens étaient de plus en plus insatisfaits de la filtration sur gel et des défaillances des implants, ce qui a incité les fabricants à collaborer davantage avec eux pour améliorer la conception des prothèses, rendre les enveloppes plus durables et réduire les taux de filtration et de rupture.
La production et la fourniture de l’information exigée par la FDA représentaient un défi. Les efforts pour relever ce défi ont été limités par la lenteur de la fabrication des dispositifs et la résistance des fabricants à assumer la nouvelle classification de la FDA, car ils ne voulaient pas accepter que la disponibilité de ces dispositifs puisse être limitée.
https://www.le-bottin.com/augmentation-mammaire-paris Cette article est intéressant. La chirurgie d’augmentation mammaire est l’une des interventions chirurgicales les plus importantes subies par les femmes chaque année. En fait, selon l’American Society of Plastic Surgeons (ASPS), l’augmentation mammaire a été classée comme l’intervention chirurgicale la plus pratiquée en 2012, avec près de 300 000 chirurgies pratiquées durant l’année. Puisque cette chirurgie est une partie si importante du monde de la chirurgie esthétique, il est compréhensible que c’est une procédure que les chirurgiens plastiques cherchent toujours à améliorer.

Dual plan Paris
https://www.editoweb.eu/dual-plan-paris Si vous n’êtes pas satisfaite de la taille de vos seins, vous pouvez envisager une chirurgie d’augmentation mammaire. Cela peut augmenter la plénitude et la projection de vos seins, améliorer l’équilibre de votre silhouette, ainsi que l’image que vous avez de vous-même et de […]
Uncategorizedhttps://www.editoweb.eu/dual-plan-paris
Si vous n’êtes pas satisfaite de la taille de vos seins, vous pouvez envisager une chirurgie d’augmentation mammaire. Cela peut augmenter la plénitude et la projection de vos seins, améliorer l’équilibre de votre silhouette, ainsi que l’image que vous avez de vous-même et de votre confiance.
Dans cette procédure, également connue sous le nom de mammoplastie d’augmentation, on utilise des implants. Les implants peuvent également être utilisés pour reconstruire un sein après une mastectomie ou une blessure.
Ce qui n’arrivera pas
Une mammoplastie d’augmentation ne corrige pas l’affaissement des seins. Si vous voulez que vos seins aient l’air plus volumineux et soient soulevés parce qu’ils s’affaissent, vous aurez peut-être besoin d’un lifting des seins en même temps que l’élargissement. Le lifting et l’augmentation mammaire peuvent être effectués simultanément, mais une intervention séparée peut être nécessaire et les cicatrices vont augmenter. Nous vous aiderons à prendre une décision sur ce qui est le mieux pour vous.
Qui est une bonne candidate à une augmentation mammaire ? Prothèse mammaire.
Le choix d’une augmentation mammaire très personnelle. Prenez la décision pour vous-même et de ne pas répondre aux souhaits d’une autre personne ou d’essayer de s’adapter à une sorte de canon corporel idéal.
Planification de l’intervention
Le succès et la sécurité de l’intervention dépendent beaucoup de votre sincérité pendant la consultation. On vous posera plusieurs questions sur votre santé, vos souhaits et votre mode de vie.
En général, on vous le demandera au minimum :
Un test sanguin.
Arrêter de fumer avant l’intervention.
Évitez de prendre de l’aspirine, des médicaments qui interfèrent avec la coagulation ou l’agrégation sanguine, ou des suppléments alimentaires qui peuvent augmenter les saignements.
Parfois, un test d’imagerie, comme une mammographie, peut être indiqué.
On voudra le savoir :
Pourquoi vous voulez subir une chirurgie, quelles sont vos attentes et quels sont les résultats que vous espérez obtenir.
Affections, allergies médicamenteuses et traitements médicaux.
Si vous prenez actuellement des médicaments, des vitamines, si vous fumez ou consommez de l’alcool ou des drogues ;
Chirurgies antérieures ;
Antécédents familiaux de cancer du sein et résultats de toutes les mammographies ou biopsies antérieures.
On vous demandera de remplir des formulaires de consentement pour vous assurer que vous comprenez bien la procédure que vous subissez et tous les risques ou complications possibles.
Soyez prêt à poser des questions, même si vous pensez qu’il est nécessaire de préparer une liste de toutes ces questions, ce qui aidera à dissiper les doutes sur la procédure. Il est très important de comprendre tous les aspects d’une augmentation mammaire avant de prendre une décision. Et gardez à l’esprit qu’il est normal de ressentir de l’anxiété ou un certain stress face à elle et en préopératoire.
A quoi ressemble l’opération ? Quelles sont les options ?
Il s’agit d’une intervention réalisée sous anesthésie générale.
Les incisions sont pratiquées à des endroits discrets afin de minimiser la formation de cicatrices visibles. L’incision se fera sous le sillon sous-mammaire ou périaréolaire. Nous vous informerons des avantages et des inconvénients de chaque type d’incision.
Ils varient en fonction du type d’implant, du degré d’agrandissement souhaité, de leurs caractéristiques anatomiques individuelles et des préférences du chirurgien et du patient.
La taille et la forme de la poitrine sont importantes et dites sincèrement à votre chirurgien quelles sont vos attentes. Le type et la taille de l’implant seront déterminés non seulement par l’augmentation de taille que vous souhaitez obtenir, mais aussi, et surtout, par les caractéristiques anatomiques de vos seins, l’élasticité de votre peau et votre constitution physique.
Les implants en silicone sont remplis d’un gel élastique. Le gel bouge et ressemble beaucoup au tissu mammaire naturel. Les prothèses en gel cohésif permettent au silicone de rester à l’intérieur de l’implant en cas de rupture, en plus de fournir une forme et une texture pratiques au toucher.

Liposuccion – Prix, tarifs, devis – Cliniques Suisse
En fonction du défaut et de son étendue, il existe deux interventions chirurgicales possibles indiquées pour enlever l’excès de peau et de graisse de l’abdomen et retrouver ainsi un ventre plat. On parle de liposuccion ou d’abdominoplastie. Le premier pour éliminer l’excès de graisse, le […]
UncategorizedEn fonction du défaut et de son étendue, il existe deux interventions chirurgicales possibles indiquées pour enlever l’excès de peau et de graisse de l’abdomen et retrouver ainsi un ventre plat. On parle de liposuccion ou d’abdominoplastie. Le premier pour éliminer l’excès de graisse, le second pour enlever le tablier gênant de la peau.
Comment choisir entre les deux procédures ?
Commençons par dire qu’il peut y avoir plusieurs facteurs qui mènent à ces dépôts de graisse et au relâchement de la peau tels que la sédentarité, la prédisposition génétique ou même la grossesse.
Grâce à une visite attentive, le Dr. Domenico Campa évaluera les éléments qui permettront de décider avec le patient de ce qu’il faut faire. Il est très important d’essayer de comprendre les souhaits de ceux qui subissent une intervention chirurgicale, d’offrir des conseils et d’expliquer le processus qui sera utilisé. Une bonne prise de conscience est un aspect important du processus et une planification minutieuse de l’intervention assure le succès et l’entière satisfaction du patient.
Habituellement, lorsque vous n’avez qu’une seule abondance de graisse, mais qu’il n’y a pas d’excès de peau, vous pouvez procéder à une opération de liposuccion.
Lorsque l’excès de graisse s’accompagne d’une peau détendue et abondante, il est également nécessaire d’enlever un losange de peau dans la région du pubis avec une cicatrice sur-pubienne.
Lorsque, en revanche, la graisse est si abondante qu’elle augmente la distance avec le nombril, il est nécessaire de procéder à un décollement de la peau également dans la partie supérieure de l’ombilic, en abaissant le lambeau de peau en le raccourcissant et en replaçant le nombril dans une position plus basse. Dans ce cas, la cicatrice sera au-dessus de la région pubienne avec une extension des hanches.
La peau et la graisse sont-elles vraiment abondantes ? Ensuite, après avoir enlevé la graisse par liposuccion, on procède à une abdominoplastie complète et souvent, dans ces cas, il est nécessaire d’effectuer une synthèse des muscles abdominaux droits affectés par la diastase. Il en résulte également un rétrécissement de la taille et des hanches.
Il y aura une cicatrice ronde autour du nombril, qui dans la plupart des cas n’est pas visible parce qu’elle est à l’intérieur de la cicatrice du nombril, et une cicatrice pubienne au-dessus (cachée dans le slip) semblable à celle d’une césarienne.
Anesthésie
Pour ce type d’opération l’anesthésie sera locale avec sédation en hôpital de jour pour les petits abdominaux, générale avec l’hospitalisation d’une nuit pour les abdominaux les plus importants.
Reprise
Le temps de récupération du post-opératoire dépend de la taille de l’opération. L’œdème et l’ecchymose sont réduits en 10 jours environ, avec la possibilité d’un gonflement résiduel pendant quelques mois. Toute douleur peut être contrôlée avec des analgésiques. La période de repos recommandée pour les interventions les plus invasives est presque totale pendant au moins une semaine.
Photos du chirurgien plasticien Napoli sur Instagram
Sites internet à découvrir:
- http://www.aesthetics-ge.ch/fr/traitements/chirurgie-de-la-silhouette/lipoaspiration/
- https://www.dr-mercadier.ch/operations-pratiquees/la-silhouette/liposuccion/
- https://maisontoa.com/chirurgie-plastique-traitements/liposuccion/
- https://www.hug-ge.ch/chirurgie-plastique-reconstructive-esthetique/liposuccion
- https://www.entourage.ch/chirurgie-esthetique/liposuccion-ventre-visage-lipoaspiration/

Cryolipolyse pour maigrir
La cryolipolyse fonctionne-t-elle ? L’efficacité de la cryolipolyse est-elle réelle ? Qu’est-ce que la cryolipolyse et pour quels problèmes est-elle indiquée ? Le nom « cryolipolyse » contient le mot grec « krios » qui signifie « glace ». En effet, la cryolipolyse est un traitement esthétique qui vise à lutter […]
UncategorizedLa cryolipolyse fonctionne-t-elle ? L’efficacité de la cryolipolyse est-elle réelle ?
Qu’est-ce que la cryolipolyse et pour quels problèmes est-elle indiquée ?
Le nom « cryolipolyse » contient le mot grec « krios » qui signifie « glace ». En effet, la cryolipolyse est un traitement esthétique qui vise à lutter contre les graisses par un processus de congélation et de fonte des cellules graisseuses, notamment en ce qui concerne les graisses localisées : ventre, intérieur/extérieur des cuisses et fesses. Selon les preuves scientifiques, en fait, les graisses ont tendance à diminuer lorsqu’elles sont amenées à de basses températures.
La cryolipolyse exploite donc ce principe en « refroidissant » sélectivement les cellules graisseuses sous-cutanées de la zone souhaitée : les cellules commencent donc un processus de cristallisation et « meurent » (processus d' »apoptose ») environ 3 jours après le traitement, sans conséquence sur l’état de santé du patient.
Ensuite intervient l’enzyme Caspasi-3, qui est produite en cas de présence de tissus nécrotiques, et les processus inflammatoires sont activés dans la zone traitée ; environ deux semaines après le traitement, les cellules mortes sont transportées et retirées du système lymphatique.
Le processus activé par cryolipolyse se termine environ 3 mois après le traitement, lorsque les tissus traités sont complètement non enflammés mais présentent une diminution radicale des cellules graisseuses sous-cutanées.
Comment fonctionne la cryolipolyse ?
L’appareil utilisé pour la cryolipolyse est conçu pour agir uniquement sur les cellules graisseuses, il n’y a donc pas lieu de craindre que les tissus environnants soient endommagés ou traumatisés.
Tout cela dure environ une heure : le traitement est indolore, à part quelques désagréments dus à la sensation de « traction de la peau » et à la douleur due au froid. Pendant ce temps, le patient peut écouter de la musique, lire ou autre. Le traitement ne cause aucun inconfort de quelque sorte que ce soit, donc une fois terminé, vous êtes libre de rentrer chez vous ou de reprendre vos activités habituelles. Il peut subsister un léger sentiment de sensibilité et de rougeur, qui disparaît dans des périodes qui varient d’une personne à l’autre.
Il faut préciser qu’une seule zone peut être traitée à la fois, et assez petite : donc si vous voulez agir sur les hanches, vous devez d’abord opérer l’une puis l’autre.
Sites internet à voir :

Se débarrasser des cernes avec la chirurgie esthétique
Quelle sont les causes des cernes? Les cernes touchent tous les types de peau mais surtout les teints clairs. Généralement, ces tâches apparaissent à cause d’un manque de sommeil ou d’un excès d’alcool. Mais ce ne sont pas les seules raisons. Certaines des causes les […]
Médecine esthétiqueQuelle sont les causes des cernes?
Les cernes touchent tous les types de peau mais surtout les teints clairs. Généralement, ces tâches apparaissent à cause d’un manque de sommeil ou d’un excès d’alcool. Mais ce ne sont pas les seules raisons.
Certaines des causes les plus communes incluent :
- L’hérédité. Les cernes sous les yeux surviennent pendant l’enfance et sont souvent une caractéristique héréditaire.
- L’âge: processus naturel du au vieillissement.
- Allergies. La congestion nasale dilate les vaisseaux sanguins et provoque des cernes.
- Le manque de sommeil est la cause la plus rencontrée et la plus facile à prévenir, mais…
Dormir trop longtemps peut aussi causer des cernes. - Eczéma et stress.
- Une carence en fer empêche le sang de transporter suffisamment d’oxygène vers les tissus oculaires.
- La consommation excessive de tabac, de café ou d’alcool contribue aux cernes.
- Anomalies de pigmentation de la peau. La peau autour des yeux est plus mince, c’est pourquoi les vaisseaux sanguins sont visibles.
- Âge. En vieillissant, nous perdons une partie de la graisse et du collagène autour des yeux. Cette perte, combinée à l’amincissement de la peau, amplifie l’apparence des cernes.
Comment lutter contre les cernes?
- Par chirurgie esthétique pour les cernes foncées: Lorsque les poches graisseuses des paupières inférieures sont proéminentes, elles entraînent des renflements dans la paupière inférieure qui ressemblent à des cernes. La blépharoplastie de la paupière inférieure est une intervention chirurgicale recommandée pour enlever les poches graisseuses excédentaires ou proéminentes. Une blépharoplastie est un type de chirurgie esthétique des paupières qui aider à rafraîchir le regard.
- Par médecine esthétique: En vieillissant, l’organisme produit moins de nouvelles cellules cutanées, ce qui rend la peau sous les yeux plus mince et davantage foncée. La graisse et le collagène diminuent de la même façon et par conséquent il y a perte d’élasticité de la peau. L’acide hyaluronique peut être injecté sous les yeux pour redonner du volume à la zone du creux du larynx. Ceci fournit essentiellement une couche entre les vaisseaux sanguins et les yeux, ce qui atténue l’apparence des cernes.
- Par des remèdes naturels: Les huiles végétales profitent à la peau du contour des yeux et aide à éclaircir les cernes. Combinez l’huile d’amande douce avec de l’huile de vitamine E.Le concombre possède des propriétés astringentes, ils sont apaisants et rafraîchissants. Les pommes de terre contiennent des agents blanchissants naturels essentiels et sont utilisées crues, elles aident à éclaircir les cernes et à réduire l’excès de poches autour des yeux.Les crèmes à base de vitamines A, C, E et K réduisent les cernes lorsque appliquées deux fois par jour. Les sachets de thé vert peuvent apaisent les cernes sous les yeux. Après avoir infusé les sachets de thé, placez-les dans le réfrigérateur et laissez-les refroidir. Ensuite, placez sur le contour des yeux pendant 15 à 20 minutes.
Plus d’histoires


L’hémochromatose
Avez-vous déjà entendu parler de cette maladie ? Savez-vous comment elle est causée et ses conséquences ? Savez-vous comment le suspecter chez l’un de vos patients ? Alors commençons notre lecture pour que vous puissiez répondre à toutes ces questions par l’affirmative ! QUELLE EST […]
UncategorizedAvez-vous déjà entendu parler de cette maladie ? Savez-vous comment elle est causée et ses conséquences ? Savez-vous comment le suspecter chez l’un de vos patients ?
Alors commençons notre lecture pour que vous puissiez répondre à toutes ces questions par l’affirmative !
QUELLE EST LA DÉFINITION DE L’HÉMOCHROMATOSE ?
C’est un trouble héréditaire du métabolisme du fer qui entraîne une dérégulation de l’absorption du fer, entraînant des dépôts de fer dans divers tissus et causant un dysfonctionnement fonctionnel de divers organes.
Toujours sur le terme hémochromatose, est un groupe de maladies génétiques qui prédisposent à la surcharge tissulaire en fer, ce qui peut conduire à la fibrose et la défaillance de l’organe affecté.
QUELLES SONT LES PRINCIPALES MANIFESTATIONS CLINIQUES DE L’HÉMOCHROMATOSE ?
Je vais m’approcher en détail pour vous, mais certaines manifestations devraient » allumer notre signal d’alarme » pour l’hémochromatose, qui sont : cirrhose du foie, diabète sucré, arthrite, myocardiopathie et hypogonadisme hypogonadotrope.
QUELLE EST LA PRÉVALENCE DE LA MALADIE ? Y A-T-IL QUELQUE CHOSE DE TRÈS RARE ?
Les mutations hémochromatosiques associées au gène de l’EFH sont parmi les allèles les plus courants de maladies héréditaires. La prévalence de la maladie varie selon les différents groupes ethniques.
Elle est plus fréquente dans les populations du nord de l’Europe, où 1 individu sur 10 est porteur hétérozygote de l’allèle de la maladie, et 0,3-0,5% homozygote.
Cependant, la manifestation de la maladie elle-même peut être influencée par plusieurs facteurs, tels que la consommation d’alcool, un régime alimentaire riche ou pauvre en fer, le taux de saignement menstruel, entre autres.
Ce type d’hémochromatose débute habituellement chez les 40 à 60 ans et présente rarement des symptômes avant l’âge de 20 ans.
Par contre, l’hémochromatose non associée au gène HFE est rare et touche des personnes de toutes races et plus jeunes (appelée hémochromatose juvénile).
QUELLES SONT LES CAUSES DE L’HÉMOCHROMATOSE ?
C’est un sujet très long et complexe. Alors, ayons une idée de base de ce que chaque étudiant en médecine et chaque médecin devrait savoir.
L’hémochromatose, ou surcharge en fer, peut être classée comme suit :
– Hémochromatose héréditaire :
. liés à l’HFE (type 1) ;
(homozygose C282Y / hétérozygotie composée de C282Y-H63D)
. sans rapport avec l’EFH
(Hémochromatose juvénile – 2A / 2B / mutation du récepteur de la transferrine – type 3 / mutation du gène ferroporin-1 – type 4)
– Surcharge en fer acquise :
. anémie due à une surcharge en fer
(Thalassémie majeure ; anémie sidéroblastique ; anémie hémolytique chronique ; surcharge en fer transfusionnelle et parentérale ; surcharge en fer diététique)
. maladie hépatique chronique
(Hépatite C ; Cirrhose alcoolique ; Porphyrie cutanée tardive ; après dérivation de portocava)
– Autres :
. surcharge en fer en Afrique subsaharienne (probablement due à la consommation de boissons fermentées riches en fer par cette population)
. Surcharge en fer néonatale
. Aceruloplasminemia ;
. Atransférinémie congénitale
GUILHERME, ET QUEL EST LE MÉCANISME D’ACTION DE CE TROUBLE ? COMMENT CELA SE PRODUIT-IL ?
Ce sujet mérite un peu plus d’attention, afin que nous puissions mieux comprendre les manifestations de la maladie !
Dans des situations normales, l’équilibre de l’organisme permet d’assimiler l’absorption du fer par le tractus intestinal à une perte, en maintenant une teneur corporelle en fer qui reste autour de 3 à 4 grammes.
Dans l’hémochromatose, cette absorption est souvent augmentée, étant 4 fois plus importante que dans les situations normales. Avec le temps, cela augmente les taux sériques de fer, de transferrine et de ferritine plasmatique ( » stock de fer « ).
Le foie, à son tour, produit un peptide appelé hepcidine, qui a pour rôle de réprimer le transport du fer intestinal, en plus de sa libération par des cellules comme les macrophages. L’hépcidine répond aux signaux hépatiques transmis par l’HFE, la TfR2 et l’hémojuveline.
Il s’agit donc d’une molécule importante dans le métabolisme du fer et elle est souvent affectée par certaines hémochromatoses.
Dans l’hémochromatose associée à l’HFE, le principal mécanisme est l’absence d’expression de l’HFE à la surface cellulaire, ce qui provoque une surrégulation des transporteurs du fer dans la membrane des cellules intestinales, permettant une absorption de cet élément beaucoup plus accentuée.
Dans la maladie avancée, le corps peut contenir 20 g ou plus de fer (c’est-à-dire 5 fois plus que la normale !!!!!), faisant des dépôts principalement dans les cellules parenchymateuses du foie, du pancréas et du cœur. Lorsque le fer se dépose dans l’hypophyse, il peut provoquer un hypogonadisme hypogonadotrope chez les deux sexes.
Les lésions tissulaires peuvent résulter de plusieurs facteurs : rupture de lysosomes surchargés en fer, peroxydation lipidique des organites, stimulation de la synthèse du collagène par les cellules en étoile activées, ce qui entraîne une fibrose de l’organe.
Dans les surcharges secondaires en fer, comme les troubles chroniques de l’érythropoïèse (p. ex. anémie sidéroblastique, thalassémie), il y a dépôt de fer dans les cellules parenchymateuses en raison de l’absorption accrue du fer par l’intestin (le corps tente de répondre à cette condition de l’anémie).
De plus, ces patients sont habituellement des personnes qui ont besoin d’une transfusion répétée et qui peuvent souvent être traitées par un mauvais remplacement du fer (traitement empirique de l’anémie), ce qui contribue à la surcharge en fer.
Une autre possibilité de manifestation de la maladie serait un apport excessif en fer. Cependant, c’est très rare ! Une population spécifique où cela a été noté était les groupes en Afrique du Sud qui avaient l’habitude de boire des boissons fermentées dans des récipients à base de fer pendant des années.
Par conséquent, quelle qu’en soit l’étiologie, le dénominateur commun de cette maladie est la quantité excessive de fer dans les tissus parenchymateux.
MAINTENANT C’EST LA PARTIE LA PLUS COOL (DU MOINS POUR MOI) ! QUELLE EST LA CLINIQUE POUR CES PATIENTS ?
Avant de commencer à énumérer les manifestations cliniques de ces personnes, il est important de se rappeler qu’une grande partie d’entre elles seront asymptomatiques, même avec une surcharge tissulaire en fer.
Les symptômes initiaux se manifestent de façon non spécifique, avec une image de léthargie, d’arthralgie, de changements de couleur de peau, de perte de libido et de diabète sucré.
Dans les maladies avancées, il est fréquent de trouver une hépatomégalie, une augmentation de la pigmentation (peau « plus grisâtre »), une télangiectasie, une splénomégalie, une arthralgie, une ascite, une arythmie cardiaque, une insuffisance cardiaque, une perte de poils, une atrophie testiculaire et un ictère.
Dans la plupart des cas, le foie est le premier organe touché. Les manifestations d’hypertension portale et de varices œsophagiennes sont moins fréquentes que les autres causes de cirrhose. Le carcinome hépatocellulaire touche 30 % des personnes atteintes de cirrhose.
Au stade avancé de la maladie, on observe un teint de peau décrit comme métallique, ou gris-ardosie, résultant de l’accumulation de mélatonine et de fer dans le derme. En général, la pigmentation de la peau est diffuse.
Le diabète sucré, par contre, survient chez 65 % des patients atteints d’une maladie plus avancée et est plus fréquent chez ceux qui ont des antécédents familiaux de ce trouble endocrinien.
L’arthropathie est présente chez 25 à 50 % des individus, généralement dès l’âge de 50 ans, les articulations des mains étant les premières touchées.
QU’EN EST-IL DE L’ATTEINTE CARDIAQUE ?
Elle constitue la manifestation initiale chez environ 15% des patients symptomatiques. Le tableau clinique le plus courant est l’insuffisance cardiaque et son caractère commémoratif, qui se manifeste chez environ 10 % des jeunes patients, en particulier chez les patients atteints d’hémochromatose juvénile.
Les symptômes peuvent apparaître soudainement, évoluer très rapidement et entraîner la mort, s’ils ne sont pas reconnus ou traités.
L’élargissement du cœur est fréquent. Des arythmies telles que tachycardie supraventriculaire, extrasystoles, flutter auriculaire, fibrillation auriculaire et bloc auriculoventriculaire peuvent être présentes.
L’atteinte cardiaque de l’hémochromatose peut survenir isolément, sans autres stigmates de la maladie, bien que cette présentation soit rare.
ET L’HYPOGONADISME ?
Elle est observée chez les deux sexes et peut précéder les autres manifestations cliniques. Elle peut se manifester par une perte de lividité, l’impuissance, l’aménorrhée, l’atrophie testiculaire, la gynécomastie et la perte des poils du corps.
Ceci est le résultat de la diminution de la production de gonadotrophines par l’implication de l’axe hypothalamo-hypophysaire.
LE PATIENT AVEC UNE HÉMOCHROMATOSE CLASSIQUE :
N’oublions pas : manifestations d’insuffisance hépatique, atteinte cardiaque, atrophie testiculaire, diabète sucré, « bronzage », perte de cheveux !!!!
COMMENT FAIRE LE DIAGNOSTIC ?
Encore une fois, pour renforcer le diagnostic d’hépatomégalie, de pigmentation de la peau, de diabète sucré, de maladies cardiaques, d’arthrite et d’hypogonadisme, le diagnostic doit « sauter » dans notre tête ! Cependant, il est bon de se rappeler que, même en cas de surcharge en fer, le patient peut être asymptomatique ou oligosymptomatique.
Ainsi, pour le diagnostic précoce, nous devons être conscients. C’est parce que le traitement avant la lésion organique peut inverser la toxicité causée par le fer et permettre une survie normale pour ces patients.
Comme pour tout autre diagnostic, l’anamnèse doit être bien faite. Des détails tels que les antécédents familiaux, la consommation d’alcool, l’apport en fer, les antécédents de politransfusion, ne peuvent être oubliés lors de l’interrogatoire.
L’examen physique et les examens complémentaires devraient être guidés dans la recherche de signes de maladies du foie, du pancréas, du cœur et des articulations.
Dans la recherche du diagnostic, il est important d’évaluer le fameux » profil ferrique » avec dosage du fer sérique, saturation en transferrine, ferritine sérique, et dans certains cas biopsie hépatique pour déterminer la concentration de fer dans cet organe et le calcul de l’indice de fer hépatique. Chacune de ces méthodes présente des avantages et des limites.
– Saturation en fer sérique et en transferrine : Elles sont habituellement élevées au début de la maladie, mais ont une faible spécificité (p. ex. le fer sérique peut être augmenté chez les patients atteints d’une maladie hépatique alcoolique sans surcharge en fer).
– Ferritine sérique : en général, c’est un bon déterminant des réserves en fer de l’organisme, en diminution ou en augmentation. Chez la plupart des patients atteints d’hémochromatose non traitée, la ferritine sera significativement augmentée (les niveaux supérieurs à 1000 mg/mL devraient attirer notre attention sur le diagnostic !)
En général, la détermination de la saturation en transferrine (qui sera augmentée) et de la ferritine sérique est un bon dépistage pour le diagnostic de l’hémochromatose. En cas de suspicion de la maladie, avec l’un de ces tests anormaux, l’investigation des mutations doit être effectuée.
– Biopsie hépatique / Tomodensitométrie / Imagerie par résonance magnétique nucléaire : de moins en moins de biopsies hépatiques sont réalisées pour le diagnostic de l’hémochromatose, car il s’agit d’un test invasif et en raison de la large disponibilité des tests génétiques pour la mutation C282Y. Cependant, il est important de garder à l’esprit que la biopsie est la seule méthode totalement fiable pour établir ou exclure la présence d’une cirrhose du foie. La biopsie permet également l’estimation histochimique du fer tissulaire et la détermination de la concentration en fer du foie.
La tomodensitométrie et l’imagerie par résonance magnétique nucléaire (en particulier celle-ci) nous permettent de démontrer l’augmentation de la densité du foie par accumulation de fer. L’IRM permet de déterminer avec précision la concentration hépatique de fer.
DEVRAIT-ON DÉPISTER L’HÉMOCHROMATOSE ?
Si nous établissons un diagnostic d’hémochromatose chez un individu, le conseil génétique et le dépistage des membres de la famille doivent être effectués immédiatement.
Tous les parents au premier degré des patients atteints d’hémochromatose doivent subir un test de dépistage des mutations C282Y et H63D et recevoir les conseils appropriés.
Chez les personnes atteintes, il est important de confirmer ou d’écarter la présence d’une cirrhose et de commencer le traitement le plus tôt possible.
D’autre part, le dépistage universel, c’est-à-dire dans l’ensemble de la population, est une question controversée et n’a pas encore été établie.
QUELLE EST LA GRAVITÉ RÉELLE ET LE PRONOSTIC DE CES PATIENTS ?
Les principales causes de décès chez ces patients sont l’insuffisance cardiaque, l’insuffisance hépatique et le carcinome hépatocellulaire.
Avec le maintien des réserves de fer dans des limites normales, il y a une amélioration de l’espérance de vie. Avec le traitement, la survie sur 5 ans passe de 33 à 89%. Avec les phlébotomies, le foie peut réduire sa taille, la fonction hépatique s’améliore, la pigmentation de la peau diminue et l’insuffisance cardiaque peut être inversée.
Il y a également une amélioration du diabète chez une partie des patients. Par contre, l’atralgie et l’hypogonadisme ne s’améliorent pas avec l’élimination de l’excès de fer. En cas de cirrhose établie, ceci est irréversible.
ENFIN, PEUT-ON PARLER DE TRAITEMENT ?
Le traitement de cette maladie implique l’élimination de l’excès de fer corporel et le traitement de soutien des organes spécifiquement affectés.
Comment éliminer l’excès de fer ? En général, par phlébotomies de 500 mL, 1 ou 2 fois par semaine. La cible est une baisse des taux de ferritine sérique (la saturation en transferrine reste généralement élevée, même avec un traitement approprié). Dans la plupart des cas, la cible de ferritine est d’environ 50-100 mg/mL.
Les agents chélatants du fer, comme la dépherroxamine, sont indiqués lorsque l’anémie ou l’hypoprotéinémie est grave et préviennent la phlébotomie.
La consommation d’alcool devrait être fortement déconseillée car elle augmente le risque de cirrhose dans l’hémochromatose héréditaire de près de 10 fois.
Le traitement du diabète, de l’insuffisance hépatique et de l’insuffisance cardiaque est le même que celui fourni dans d’autres étiolodies de ces maladies.
La perte de libido, les altérations du caractère sexuel dues à l’hypogonadisme peuvent être traitées par le remplacement de la testostérone et les gonadotrophines.
Enfin, il est important de souligner que les individus asymptomatiques, détectés par le dépistage familial et qui présentent une surcharge en fer, ont une indication pour que les phlébotomies atteignent la cible thérapeutique.

Questions sur la diphtérie
Egalement connue sous le nom de « crupe », la diphtérie est une maladie bactérienne aiguë, causée par le bacille Corynebacterium diphtheriae, qui est rare au Brésil. Il s’agit d’une maladie de notification obligatoire, infectieuse, contagieuse, respiratoire, qui s’installe surtout dans les amygdales, le pharynx, le larynx, […]
UncategorizedEgalement connue sous le nom de « crupe », la diphtérie est une maladie bactérienne aiguë, causée par le bacille Corynebacterium diphtheriae, qui est rare au Brésil.
Il s’agit d’une maladie de notification obligatoire, infectieuse, contagieuse, respiratoire, qui s’installe surtout dans les amygdales, le pharynx, le larynx, le nez et, dans certains cas, dans les muqueuses et la peau.
Dans cet article, nous en apprendrons un peu plus sur l’épidémiologie, la transmission, la pathogenèse et les formes cliniques de cette maladie. De plus, nous découvrirons comment diagnostiquer, traiter et prévenir la diphtérie.
Epidémiologie et transmission de la diphtérie :
Son seul réservoir connu est l’homme. Son incidence est plus élevée dans la population infantile, après des épisodes de grippe et de rhume, mais elle peut aussi survenir chez les adultes non vaccinés. La létalité attendue varie de 5 à 10 % des cas.
Elle est endémique dans de nombreux pays d’Afrique, d’Amérique du Sud (Venezuela – où l’incidence actuelle augmente), d’Asie du Sud et du Sud-Est, d’Haïti et de la République dominicaine. Elle peut être présente chez les voyageurs de retour ou chez les migrants en provenance de pays où la maladie est endémique.
Aujourd’hui, elle est rare dans les pays développés car la vaccination des enfants est très répandue. Avec la couverture vaccinale, qui tend à se déplacer vers les groupes plus âgés, la maladie est devenue moins fréquente au Brésil (rendant le diagnostic difficile), mais elle n’a pas encore été éradiquée.
La transmission de la forme pharyngoamygdalienne ou diphtérique (principale) se produit par les gouttelettes respiratoires, le contact direct avec les sécrétions nasopharyngées, le contact direct avec des lésions cutanées infectées et, éventuellement, les vomissements récemment contaminés.
Certains patients développent une forme de peau qui sert de réservoir de contamination. La période d’incubation moyenne est de 2 à 4 jours.
Caractéristiques générales du bacille Corynebacterium diphtheriae :
Morphotorial :
– Bâtons Gram-positifs : les extrémités sont dilatées (1 ou amabas) ;
– Ils forment des regroupements parallèles entre eux, appelés « palissades » ;
– Ils forment des angles les uns par rapport aux autres, leur donnant l’apparence de » lettres chinoises » ;
– Dans la coloration d’Albert-Laybourn, ils sont présentés avec des granulations métachromatiques (granulations métachromatiques qui sont de couleur différente du reste de la cellule, principalement dans les pôles).
– Dans la peau et les muqueuses, des bactéries appelées diphtéroïdes sont présentes dans le microbiote et ont des caractéristiques morphotinctoriales similaires à celles de Corynebacterium.
– Certaines corinibactéries peuvent agir comme pathogènes opportunistes, comme C. minutissimum.
Virulence de la diphtérie :
Le principal facteur de virulence de Corynebacterium diphtheriae est la toxine différente. Les souches de Corynebacterium sont infectées par un bactériophage qui transporte le gène codant la toxine et la produit.
Cette toxine a un tropisme particulier (préférence) pour le myocarde (muscle cardiaque), le système nerveux périphérique et les reins, où les récepteurs sont plus disponibles.
Les souches non productrices de toxines peuvent également causer des infections nasopharyngées et, parfois, des maladies systémiques (comme l’endocardite et l’arthrite septique).
La toxine diphtérique est libérée lorsqu’elle se lie à son récepteur et est endocitée ( » absorbée par la cellule « ). Une fois présent à l’intérieur de la cellule, il inhibe la synthèse des protéines cellulaires, ce qui entraîne la mort cellulaire.
Pathogenèse de la diphtérie :
Faringoamygdalien ou forme diphtérique (forme clinique typique de la maladie). La séquence suivante va se dérouler :
Transporteur / Patient > gouttelettes respiratoires > transmission et infection d’une autre personne > colonisation de la muqueuse des voies respiratoires supérieures > production d’exotoxine (qui provoquera 2 voies : 1. action locale > nécrose tissulaire au site de libération, provoquant des lésions lymphatiques et capillaires > exsudat purulent de fibrine > structure pseudomembrane – diagnostic clinique ; 2. absorption > action générale > sites ciblés).
Quelle est la structure de la pseudomembrane ?
C’est une plaque pseudomembraneuse constituée d’un exsudat (liquide riche en protéines, leucocytes et restes cellulaires). Comme les « plaques de pus »), elle contient également de la fibrine, des érythrocytes et des restes bactériens.
Elle se trouve le plus souvent dans les amygdales et peut progresser jusqu’au pharynx et au larynx. On la trouve aussi dans d’autres endroits, comme la cavité nasale, la peau, la conjonctive, le conduit auditif, entre autres.
Elle se caractérise par sa consistance et son adhérence dans les sites de formation, ce qui provoque des saignements lors de la tentative de l’enlever. Par conséquent, il n’est pas recommandé, car il favorise une plus grande absorption de la toxine.
Formes cliniques de la diphtérie :
Faringoamygdalien ou forme diphtérique ou angine diphtérique
C’est la façon la plus courante. Elle commence par une légère augmentation des amygdales, une hyperémie du pharynx (rougeâtre), une fièvre modérée (38º à 38,5ºC) – cependant, une forte fièvre n’exclut pas la maladie (il peut y avoir une association avec une autre infection), un mal de gorge et une prostration (adinamia profonde). Après 24 heures, l’implantation de la pseudomembrane (plaque) est déjà notée.
L’adénomégalie (ganglions lymphatiques / ganglions lymphatiques hypertrophiés) se produit sous le mandibule et le col de l’utérus antérieur, ce qui est important pour le diagnostic différentiel. La plaque peut progresser jusqu’au larynx, ce qui donne une image de laryngite différentielle avec toux, enrouement, difficulté à parler et difficulté respiratoire.
Causes d’aggravation de l’état général : i) progression de la pseudomembrane (expansion) ; ii) absorption progressive de la toxine (en tentant d’éliminer la plaque) ; iii) décollement de la pseudomembrane provoquant une obstruction respiratoire (surtout lorsqu’elle est située dans l’épithélium supérieur, qui contient des cellules caliciformes – produisant du mucus, responsables d’une plus grande lubrification – avec moins d’adhérence).
Des complications de ce genre :
– Myocardite : principale cause de décès à partir de la 2ème semaine, due au détachement de la pseudomembrane. Elle est classée comme précoce (3e au 7e jour) et tardive (8e au 15e jour), générant des changements dans le débit cardiaque, la fréquence cardiaque, etc.
– Névrite : affecte le système nerveux périphérique (nerfs, ganglions nerveux et organes terminaux). Généralement, ils sont en retard et, parfois, la maladie est déjà apparemment guérie. Ils déterminent la paralysie (affectent principalement les muscles de l’accommodation oculaire – strabisme, vision double ; les muscles de la gorge – voix anasalée, régurgitation du nez, bronchodilatation ; diaphragme – insuffisance respiratoire).
– Rénales : Albuminurie (présence d’albumine dans l’urine) dans différentes proportions. Dans les formes graves, une insuffisance rénale aiguë (IRA) peut survenir.
Autres formes cliniques :
– Diphtérie hypertoxique ou diphtérie maligne : c’est une forme sévère, avec une déficience générale intense depuis le début. Les plaques ont un aspect nécrotique (noirci), reproduisant une haleine fétide. L’augmentation des ganglions cervicaux, associée à l’œdème périganglionnaire, confère un aspect typique au patient : la taurine ou cou de taureau.
– Rhinite diphtérique : c’est une forme qui se produit, principalement, chez les nourrissons et, généralement, elle est concomitante à la pharyngite diphtérique, étant une extension de celle-ci. Il y a des écoulements de sécrétions nasales sérologiques, causant des lésions sur le bord du nez et sur la lèvre supérieure. La pseudomembrane peut être localisée.
– Diphtérie cutanée : il peut y avoir colonisation de lésions préexistantes sans détermination de la maladie ou de lésions ulcéreuses, parfois avec pseudomembrane. Les patients présentant cette forme sont considérés d’importance épidémiologique, car ils sont considérés comme de grands réservoirs de transmission. L’évolution est subaiguë ou chronique et difficile à guérir, prenant des semaines ou plus.
– Autres endroits : vagin, pénis, oreille, conjonctive. Ils sont plus rares et caractérisés par un exsudat pseudomembranaire.
Diagnostic de laboratoire de la diphtérie :
Bactérioscopie directe : a une faible spécificité, puisqu’il existe d’autres bactéries qui ont les mêmes caractéristiques morphotintorielles que Corynebacterium diphtheriae.
Collecte des sécrétions de l’or et du nasopharynx : 2 écouvillons doivent être prélevés – le premier introduit dans le nasopharynx (dans les deux narines) ; le second à la surface de la gorge, des amygdales et de la luette (prudemment autour de la pseudomembrane – plaque – pour ne pas l’enlever). Les écouvillons sont semés dans des moyens de transport spécifiques (PAI ou Loeffler, qui sont basés sur le sérum) et envoyés au laboratoire.
Isolement : il est réalisé dans un milieu sélectif pour l’ensemencement (avec du téleutostat de potassium, qui inhibe d’autres membres du microbiote respiratoire, comme la gélose au chocolat teluritus) et non sélectif, car certaines souches sont sensibles au teluritus (gélose au sang, pour la détection du streptocoque et autres bactéries). L’isolement bactérien est considéré comme l’étalon-or du diagnostic de laboratoire.
Test de toxicité : a un intérêt clinique et épidémiologique, pour savoir si le bacille est producteur ou non de la toxine. Les tests utilisés sont des tests d’immunodiffusion (Elek ou Elek modifié).
Critères de laboratoire pour confirmer le cas de diphtérie :
Suspecté d’un cas avec :
– Culture positive de l’agent et preuve positive de toxicité ;
– Culture positive de l’agent, même sans preuve de toxicité positive.
Traitement de la diphtérie :
Sérum antiphytérique (SAD) : est la mesure spécifique du traitement. C’est un sérum hétérologue à base d’équidés. Elle est principalement administrée par voie intraveineuse dans une unité hospitalière.
Cependant, il n’a plus d’effet sur les toxines déjà liées à ses récepteurs. Son but est de bloquer les toxines qui sont encore produites et en circulation. Son administration doit être fondée sur une suspicion avec un tableau clinique compatible.
Auparavant, il est recommandé d’effectuer un test de sensibilité intradermique (semblable au test PPD pour la tuberculose) et, si le résultat est positif, de procéder à la désensibilisation du patient.
Comment fonctionne le test intradermique ?
0,1 mL de TAS dilué est appliqué sur la face ventrale de l’avant-bras à l’intérieur du derme et, après 20 min, on vérifie s’il y a eu formation ou non d’un nodule érythémateux réactionnaire (une éruption).
Le test sera positif si le nodule est de 1 cm ou plus. La désensibilisation sera donc effectuée avec un antihistaminique administré 5 minutes avant l’application du sérum.
Pénicilline G cristalline ou procaïne ou Erythrominicine : antibiothérapie pendant 14 jours, comme mesure auxiliaire.
Carnitine : administrée par voie orale, pour prévenir les formes sévères de myocardite. La carnitine est un nutriment à base de lysine qui peut corriger la dégénérescence lipidique, réduisant ainsi l’apparition de formes myocardiques sévères.
Prophylaxie et contrôle de la diphtérie :
Vaccination : c’est la principale mesure préventive.
Routine pour les enfants de moins de 7 ans :
– DTC (D= anatoxine diphtérique inactivée ; T= anatoxine tétanique ; P= composant cellulaire de Pertussis/Coughwake) + Hib (composant capsulaire de type B d’Haemophilus influenzae) – à 2, 4 et 6 mois.
– DTC 1er rappel : 15 mois.
– DTC 2ème rappel : 4 à 6 ans.
– dT (vaccin contre la diphtérie et le tétanos pour adultes) : 1 rappel tous les 10 ans. A moins d’antigènes.
Vaccination après le congé de l’hôpital : la maladie ne confère pas toujours l’immunité. Après son congé de l’hôpital, le patient doit poursuivre le programme de vaccination normal.
Communicateurs (personnes qui sont restées en contact étroit avec un cas présumé, qu’elles appartiennent ou non au même ménage).
– Ils doivent être soumis à un examen clinique et à une surveillance d’au moins 7 jours ;
– Vérifier la situation vaccinale de l’auteur de la communication afin d’évaluer la nécessité de commencer ou de mettre à jour le schéma vaccinal (si le schéma vaccinal est complet : 1 dose de rappel, si le dernier rappel a été effectué il y a plus de 5 ans) ;
– Le matériel (nasopharynx, oropharynx, lésion cutanée ou autres) doit être recueilli pour l’investigation des porteurs chez les auteurs de la communication. Si culture positive : ré-examen pour savoir si l’individu est porteur ou s’il est déjà un cas clinique, visant à décider s’il va recevoir une chimioprophylaxie (1 ampoule de Pénicilline G procaïne intramusculaire) ou un traitement (14 jours).
– Les communicateurs qui travaillent dans des professions qui impliquent la manipulation de la nourriture, ou des contacts fréquents avec un grand nombre d’enfants (le groupe le plus à risque), ou avec des personnes immunodéprimées, il est recommandé qu’ils quittent leur lieu de travail jusqu’à ce que la culture résulte. Si le résultat est positif, le congé doit être pris 48 heures après l’administration de l’antibiotique.
Ne pas administrer le sérum à titre prophylactique, car il peut déclencher un choc anaphylactique.

Rupture utérine
Quand nous pensons aux saignements vaginaux chez les femmes enceintes dans la deuxième moitié de la grossesse, nous pensons principalement au Placenta précédent, au détachement prématuré du placenta et à la rupture utérine. De ce nombre, la rupture est peut-être la plus dramatique, car elle […]
UncategorizedQuand nous pensons aux saignements vaginaux chez les femmes enceintes dans la deuxième moitié de la grossesse, nous pensons principalement au Placenta précédent, au détachement prématuré du placenta et à la rupture utérine. De ce nombre, la rupture est peut-être la plus dramatique, car elle est très liée à une mortalité maternelle et fœtale élevée, sans compter le risque élevé d’hystérectomie. La rupture utérine nécessite presque toujours une approche chirurgicale immédiate. Mais, pour cela, une suspicion rapide et un diagnostic précis sont nécessaires. Allons-nous apprendre à agir face au drame de la rupture utérine ?
Définition et étiologie
La rupture utérine est la rupture totale ou partielle du myomètre pendant la grossesse ou l’accouchement. Conceptuellement, elle peut être complète en cas de rupture totale de la paroi, avec continuité entre la cavité utérine et la cavité péritonéale, généralement avec des symptômes de choc hypovolémique, ou incomplète lorsque le péritoine pariétal reste intact et peut rester asymptomatique, passant inaperçu après une naissance vaginale. L’incidence est assez variée, puisqu’elle est d’environ 5,3 pour 1000 accouchements dans le monde entier.
En ce qui concerne l’étiologie, elle peut être spontanée ou traumatisante. La rupture spontanée est un processus lent, progressif et asymptomatique qui se produit vers la fin de la grossesse dans l’utérus et dont la paroi est affaiblie par des cicatrices de chirurgie utérine antérieures ou des zones de dégénérescence par endométriose ou accrétisme placentaire. La rupture traumatique se produit dans le cadre de chutes sur l’abdomen, de traumatismes directs lors d’accidents d’automobile, de blessures pénétrantes, de manipulation de la cavité utérine pour dilater le cou ou le curetage, ou même par des manoeuvres externes.
Quels sont les facteurs de risque ?
Comme pour le placenta Prévia, le principal facteur de risque de rupture est la présence de cicatrices utérines, en particulier les antécédents de césarienne. De plus, les antécédents de curetage utérin avec perforation, myomectomie, accrétisme placentaire, traumatisme abdominal, anomalies utérines, hyperdistension utérine, obstruction de l’accouchement (comme une disproportion céphalo-pelvienne), utilisation inappropriée d’oxytocine et performance de la manœuvre Kristeller sont également des facteurs associés à la rupture. La déhiscence de la cicatrice utérine antérieure est davantage associée à une rupture incomplète, alors que le traumatisme est davantage associé à une rupture complète, qui peut aussi être spontanée.
Le type d’incision dans la césarienne antérieure joue également un rôle important dans l’évaluation du risque de rupture lors d’une future grossesse, de sorte que l’incision corporelle présente un risque de 4 à 9%, alors que le risque transversal segmentaire est de 0,2 à 1,5%. La présence d’une césarienne antérieure n’implique pas un risque très élevé de rupture pendant le travail pendant la grossesse suivante, surtout si la femme a eu d’autres accouchements vaginaux avant cette césarienne.
Par conséquent, il n’y a pas de recommandation expresse d’indiquer une nouvelle césarienne uniquement en raison d’une césarienne antérieure, puisque les risques de la deuxième césarienne l’emportent sur ceux de la rupture. Le risque devient plus élevé en présence de deux ou plusieurs césariennes antérieures. Néanmoins, les risques chirurgicaux de cette nouvelle césarienne devraient être évalués, y compris les saignements excessifs, les adhérences, les lésions vésicales ou intestinales ou même les hystérectomies, puisque les chances de succès de l’accouchement normal sont semblables après une ou plusieurs césariennes, seul le risque de rupture devient relativement plus élevé. Chaque cas doit être soigneusement évalué par une bonne clinique !
Comment se manifeste la rupture utérine ?
La rupture utérine est plus fréquente au cours du troisième trimestre et peut se produire pendant la grossesse ou même après l’accouchement, mais elle est plus fréquente pendant le travail.
La clinique de rupture pré-partum est de l’abdomen aigu, avec une forte douleur abdominale et des signes d’irritation péritonéale. Un saignement vaginal rouge vif peut survenir. Le résultat le plus caractéristique pendant l’accouchement est la perte soudaine des battements cardiaques du fœtus. Arrêter les contractions après une douleur très intense est également très suggestif. Les signes de choc hypovolémique avec tachycardie sévère et hypotension doivent toujours être notés, car les saignements ne sont pas toujours visibles. Pendant la palpation abdominale, les parties fœtales peuvent être facilement palpées et, au toucher vaginal, une remontée de la présentation est identifiée, ce qui est particulièrement important en cas de rupture pendant le travail.
La rupture est une cause importante d’hémorragie post-partum, de sorte que toutes les femmes enceintes devraient être gardées sous observation pendant quelques heures après l’accouchement, afin d’identifier rapidement ce risque et de traiter cette complication.
Il est important de souligner que la condition peut commencer lorsqu’il y a encore une rupture utérine imminente, à travers le syndrome de Bandl-Frommel, qui est caractérisé par le signe de Bandl, qui est la palpation d’une dépression dans la bande sous la cicatrice ombilicale, résultant de la distension des fibres du segment inférieur de l’utérus, et par le signe Frommel, qui est l’extension des ligaments ronds, déplacés vers la face ventrale de l’utérus, le détournant préalablement.
La rupture utérine consommée est caractérisée par une douleur soudaine et lancinante dans la région hypogastrique, suivie de l’arrêt de la douleur immédiatement après la rupture, de façon transitoire, de l’arrêt du travail, de l’hémorragie (vaginale ou abdominale, et qui peut être cachée) et du choc hypovolémique. La présence de craquements à la palpation abdominale suggère la présence d’emphysème sous-cutané, résultant du passage de l’air du vagin au péritoine et au tissu sous-cutané en passant par l’utérus rompu, qui caractérise le signal de Clark. Comme mentionné précédemment, au toucher vaginal, il y a une augmentation de la présentation foetale, qui caractérise le signe de Reasens. La mort fœtale est pratiquement certaine dans ce cas.
Que faire en cas de rupture utérine ?
L’identification rapide et précise des signes de rupture imminente est le principal moyen de prévenir cette complication. Dans ce cas, l’utilisation d’utérolytiques est indiquée pour interrompre le travail et contenir la distension des organes, et une césarienne doit être effectuée immédiatement après.
L’approche du patient avec rupture consommée implique, premièrement, la stabilisation hémodynamique, avec une attention particulière aux points de réanimation ABC, en fournissant des voies respiratoires brevetées, un apport d’O2 et une réanimation volumique par cristalloïdes.
La laparotomie sous anesthésie générale est fondamentalement la méthode principale pour confirmer le diagnostic et aussi l’intervention thérapeutique nécessaire. Le fœtus peut se trouver totalement ou partiellement dans la cavité abdominale, avec le placenta, qui est un signe de mauvais pronostic fœtal.
La conduite en chirurgie peut être le raphia de l’utérus, visant à le préserver pour une éventuelle grossesse future, qui est principalement tentée chez les primigravidés ou les jeunes femmes qui veulent encore avoir des enfants. Cependant, dans la plupart des cas, l’hystérectomie est nécessaire pour contenir le processus, ce qui est recommandé chez les femmes multipares avec une progéniture définie, mais peut être nécessaire même chez les primigravidés selon l’étendue de la lésion, le site de la rupture et le statut clinique du patient. L’hystérectomie est totale ou sous-totale, généralement sans résection des attaches.
La rupture compliquée, c.-à-d. celle qui s’étend aux organes adjacents, comme la vessie, les uretères, le rectum ou le vagin, doit être correctement évaluée et synthétisée.

Astigmatisme ? Questions et réponses
Après avoir beaucoup étudié, lu tant d’articles, la vision vous semble-t-elle floue ? Les contours et les lignes ne sont-ils pas bien définis ? Le fait d’étirer ou de rétrécir le bras n’améliore-t-il pas la lecture du papier ? Cela peut même être de la […]
YeuxAprès avoir beaucoup étudié, lu tant d’articles, la vision vous semble-t-elle floue ? Les contours et les lignes ne sont-ils pas bien définis ? Le fait d’étirer ou de rétrécir le bras n’améliore-t-il pas la lecture du papier ? Cela peut même être de la fatigue, mais cela peut aussi être de l’astigmatisme !
Il y a quelques changements dans le phénomène de formation d’image connu sous le nom d’astigmatisme, presbytie, myopie et hypermétropie.
Comment le voyons-nous ?
Nos yeux fonctionnent comme un appareil photographique : il y a une cloison (la rétine), où l’image sera enregistrée, une lentille (la lentille) et une ouverture, qui permet le passage de la lumière (la pupille). La présence de la cornée, de l’humeur aqueuse, de l’humeur vitreuse et cristalline – des moyens transparents – fait subir à la lumière une réfraction, et les faisceaux lumineux sont dirigés vers la pupille.
Le premier contact de la lumière se produit avec la cornée (un point important pour comprendre les changements dans la vision). L’image sera formée sur un point de la rétine, la cloison, d’une manière réelle, inversée et plus petite que l’objet vu. Celle-ci sera capturée par les cellules photosensibles et transportée sous forme d’influx nerveux jusqu’au cortex cérébral, où elle sera traitée et comprise. C’est aussi dans la rétine que les images acquièrent la perception des couleurs, à travers des cellules appelées cônes et tiges.
Le cristallin, le cristallin, a la capacité de changer sa forme – à plus ou moins convergent, en s’adaptant. Ainsi, il permet la formation d’images à différentes distances (autre point important pour comprendre les changements). Cette capacité est due à l’action des muscles riverains, qui se contractent lorsque les objets sont proches et se détendent lorsque les objets sont éloignés.
Ainsi, lorsque vous pensez à étudier pendant des heures, en regardant attentivement les livres et l’ordinateur, n’oubliez pas de regarder par la fenêtre, à l’horizon, pour détendre vos muscles riverains et « reposer vos yeux ».
Qu’est-ce que l’astigmatisme ?
L’astigmatisme est un changement de vision qui survient en raison d’irrégularités et/ou de déviations du rayon de courbure des faisceaux lumineux, dues à des anomalies dans la cornée. Ceci entraîne la formation d’images sur différents axes, en raison de la difficulté de concentrer le faisceau lumineux dans un point focal de la rétine, ce qui provoque une distorsion.
Il peut s’agir d’une maladie héréditaire et elle est habituellement liée à d’autres changements visuels, comme la myopie ou l’hypermétropie. Elle est considérée comme une maladie due à une erreur de réfraction de la lumière.
Comment l’identifier ?
Le principal symptôme rapporté est la difficulté de voir des images avec « netteté », que ce soit pour des objets proches ou éloignés. Le patient peut également signaler des maux de tête, de la fatigue oculaire, de la photophobie, de la diplopie, entre autres.
Pour le diagnostic, l’ophtalmologiste fera une évaluation avec examen de l’acuité visuelle à travers la table Snellen (la fameuse table avec les lettres dont la taille diminue). Il est également possible de faire l’examen de réfraction (le moment de l’examen « Est-ce mieux ? ou ça ? ») et l’évaluation de la topographie de la cornée, en vérifiant la forme et la courbure.
Quel est le traitement ?
Des verres correcteurs peuvent être utilisés (lunettes ou lentilles de contact) ou des chirurgies au laser peuvent être pratiquées. Les lunettes sont généralement la solution la plus simple, avec des lentilles sphériques, même en cas d’astigmatisme combiné à la myopie ou l’hypermétropie.
Les patients de plus de 40 ans atteints de presbytie peuvent avoir besoin de lentilles bifocales. Les lentilles de contact rigides peuvent être portées pendant plusieurs heures de la journée ou pendant le sommeil. Cette procédure, appelée ortho-cératologie, favorise un « remodelage » de la courbure de la cornée.
En cas de correction chirurgicale, des chirurgies réfractives sont réalisées dans lesquelles un faisceau laser remodèle la courbure de la cornée. Ils sont indiqués pour les patients âgés de plus de 18 ans dont la graduation oculaire est stable depuis au moins un an. Les complications chirurgicales sont rares, mais une infection oculaire, une sécheresse oculaire, une correction incomplète, une cicatrice cornéenne et la présence de taches étincelantes autour du lumen peuvent survenir.

Histologie c’est quoi ?
L’histologie est l’étude des cellules et des tissus du corps et comment ces structures sont organisées pour constituer les organes. Pour commencer à étudier et à comprendre cet important sujet, il est nécessaire de connaître les outils de l’Histologie. Mais savez-vous comment fonctionne un microscope […]
UncategorizedL’histologie est l’étude des cellules et des tissus du corps et comment ces structures sont organisées pour constituer les organes. Pour commencer à étudier et à comprendre cet important sujet, il est nécessaire de connaître les outils de l’Histologie. Mais savez-vous comment fonctionne un microscope optique ou comment est fabriquée une lame histologique ? Nous vous l’expliquerons !
L’instrument le plus couramment utilisé dans l’étude des tissus est le microscope optique par la préparation de coupes histologiques.
En microscopie optique, l’image est formée à partir des rayons lumineux d’un faisceau lumineux qui traverse une structure dans une section histologique donnée.
Préparation de la lame histologique
Lors de la fabrication d’une lame, il est nécessaire que le tissu soit finement tranché, un processus appelé coupe histologique. Ensuite, il est déplacé vers le stade de la fixation dont les finalités sont les suivantes :
(1) Éviter la digestion des tissus par les enzymes dans les cellules elles-mêmes (autolyse).
(2) Durcir les fragments.
(3) Préserver la structure et la composition moléculaire des tissus.
Elle peut se faire par des méthodes chimiques (plus fréquentes) ou physiques (souvent par congélation rapide). Dans la fixation chimique, les tissus sont immergés dans des solutions d’agents dénaturants. Ils peuvent également se trouver dans des agents qui stabilisent les molécules en formant des ponts avec les molécules adjacentes.
Infiltration :
Pour obtenir des coupes minces, les tissus et les fragments d’organes doivent, après fixation, être infiltrés avec des substances qui leur donnent une rigidité, dans un processus appelé infiltration. Les substances les plus couramment utilisées à cette fin sont la paraffine et les résines plastiques. REMARQUE : Le processus d’imprégnation des tissus avec de la paraffine peut aussi s’appeler l’enrobage de paraffine. Elle est généralement précédée de deux étapes : la déshydratation et le blanchiment.
Coloration :
La dernière étape du processus de fabrication d’une lame est la coloration. Pour être étudiées au microscope, la plupart des coupes histologiques doivent être colorées, car la plupart des tissus sont incolores. La sélectivité des colorants pour les composants tissulaires peut être plus ou moins élevée. De nombreux colorants se comportent comme des substances de caractère acide ou basique. Ils ont tendance à former des liaisons électrostatiques avec des composants ionisés.
Les composants tissulaires qui colorent bien avec des colorants basiques sont appelés basophiles, et ceux qui ont une grande affinité pour les colorants acides, les acidophiles. Le bleu de toluidine, l’hématoxyline et le bleu de méthylène sont des exemples de colorants de base. Les principaux composants tissulaires qui réagissent avec les colorants basiques ont des acides dans leur composition – acides nucléiques, glycosaminoglycanes et glycoprotéines acides. Les colorants acides (comme l’éosine et la fuchsine acide) colorent principalement les composants acidophiles des tissus. Par exemple : granules de sécrétion, protéines cytoplasmiques et collagène.
La cellule est formée par un noyau inséré dans un cytoplasme. En général, les différents composants du cytoplasme ne sont pas présents dans les préparations courantes, colorées par l’hématoxyline-éosine. Ainsi, le cytoplasme apparaît généralement rose en raison de la présence de protéines, étant coloré par l’éosine (acidophile). Le noyau apparaît violacé en raison de la présence de substances basophiles, comme les acides nucléiques, qui sont colorées par l’hématoxyline.
Pour les études histologiques, il existe plusieurs types de microscopes. Toutefois, deux méritent une description plus détaillée. Ce sont eux :
Microscope optique : Le microscope optique est composé de pièces mécaniques et optiques. Le composant optique se compose de trois systèmes de lentilles : condensateur, objectif et oculaire. Dans le cas d’images projetées sur la rétine, le grossissement est calculé en multipliant le grossissement de l’objectif par celui de l’oculaire. La résolution de l’appareil permet d’obtenir de bonnes images agrandies jusqu’à 1000 fois. Cependant, les objets plus petits (comme la membrane cellulaire ou un filament d’actine) ne peuvent pas être distingués.
Microscope électronique : Il existe deux types principaux, la transmission et le balayage. Les deux sont basés sur l’interaction entre les électrons et les composants tissulaires.
Microscopie électronique à transmission : Système d’imagerie permettant une très haute résolution. Il permet la visualisation de particules ou molécules isolées.
Microscopie électronique à balayage : fournit des images qui ressemblent à des images tridimensionnelles. Il est visualisé à la surface des cellules, des tissus et des organes.
Autres techniques :
La plupart des images discutées dans le cours d’histologie seront réalisées à l’aide du microscope optique. Cependant, d’autres techniques sont également largement utilisées et méritent d’être soulignées :
Immunohistochimie/ Immunocytochimie :
Méthode qui permet la localisation de protéines, par le principe des liaisons antigène-anticorps. Ils sont largement utilisés dans l’étude des cellules néoplasiques.
Une molécule dans une cellule ou dans un tissu coupé peut être détectée au moyen de composés qui interagissent et se lient spécifiquement à la molécule que nous voulons détecter. Ces composés sont généralement incolores et, pour qu’ils soient visibles, ils doivent être pré-couplés avec un marqueur. Le marqueur est un composé visible à la lumière ou au microscope électronique. Lorsqu’il est couplé à une substance ayant une affinité spécifique pour une molécule, il dénonce la présence de cette molécule.
L’immunohistochimie/immunocytochimie est la méthodologie qui permet d’identifier, au moyen d’anticorps, des molécules dans des coupes ou des cellules cultivées. Dans ces techniques, les cellules ou tissus qui sont censés contenir une certaine protéine sont incubés dans une solution qui contient un anticorps qui reconnaît cette protéine. Comme l’anticorps n’est pas visible au microscope, ses molécules doivent d’abord être attachées à un marqueur. L’anticorps se lie spécifiquement à la protéine et à son emplacement.